Therapeutische Strategien bei MASLD im Jahr 2025
Autor:innen:
Dr. med. Ludmila Nicolazzi
Dr. med. Léo König
Dr. med. Giles Major
Service d’endocrinologie, diabétologie et métabolisme
Centre hospitalier universitaire vaudois
Lausanne
E-Mail: ludmila.nicolazzi@chuv.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die MASLD («metabolic dysfunction-associated steatotic liver disease») ist eine Stoffwechselerkrankung, die mit einer Einlagerung von Fett in der Leber einhergeht.1 Die epidemiologischen und demografischen Merkmale der MASLD sind weltweit unterschiedlich und entwickeln sich parallel zur Prävalenz des metabolischen Syndroms. Von den Fachgesellschaften wird zwar ein Screening von Risikopersonen empfohlen, doch eine medikamentöse Therapie gibt es bisher nicht, und die einzige kurative Behandlung der MASLD-induzierten Zirrhose ist die Lebertransplantation.2 Innovative Therapien werden derzeit entwickelt3 und die Evidenz für die positive Wirkung bestimmter therapeutischer Lebensmittel wächst stetig.
Keypoints
-
Der Eckpfeiler der Behandlung der MASLD ist nach wie vor eine Änderung des Lebensstils.
-
Es gibt keinen Konsens hinsichtlich der optimalen Ernährung bei MASLD. Lebensmittel mit hohem Fruktosegehalt sowie gesättigte Fettsäuren sollten vermieden werden. Die mediterrane Ernährung mit einfach ungesättigten Fettsäuren und Omega-3-Fettsäuren hat sich bei MASLD als wirksam erwiesen.
-
Omega-3-Fettsäuren und VitaminE gelten in der Behandlung der MASLD als vielversprechend.
-
Die meisten medikamentösen Therapieoptionen führen nicht zu einer Rückbildung der Fibrose. Einige, wie etwa GLP-1-Analoga, führen zu einer Reduktion der Steatose.
-
Neue Therapien wie Resmetirom und FGF-21-Analoga, die sich in unterschiedlichen Stadien der Entwicklung befinden, stellen vielversprechende Behandlungsmöglichkeiten dar.
Die MASLD ist definiert durch das Vorliegen einer Lebersteatose in ≥5% der Hepatozyten (diagnostiziert durch Bildgebung oder Histologie); es liegt kein übermässiger Konsum von Alkohol (≥30g/d bei Männern, ≥20g/d bei Frauen)4 oder von Medikamenten (Kortikosteroide, Tamoxifen, Amiodaron) vor, auf die die Steatose zurückzuführen sein könnte.5,6 Sie entwickelt sich fliessend von der einfachen Fettleber («non-alcoholic fatty liver», NAFL) bis zur NASH («non-alcoholic steato-hepatitis»).4 Im weiteren Verlauf kann sich eine Fibrose mit schwerwiegenden Komplikationen – von einer Zirrhose bis hin zum hepatozellulären Karzinom – entwickeln.1 Die Prävalenz der MASLD nimmt stetig zu.5 Es wird angenommen, dass die MASLD in den nächsten Jahren zur Hauptursache von Lebertransplantationen werden wird.7
Der Begriff MASLD («metabolic dysfunction-associated steatotic liver disease») wurde 2023 vorgeschlagen8, um die Bedeutung metabolischer Risikofaktoren für die Entwicklung und das Fortschreiten dieser Erkrankung hervorzuheben, die mit metabolischen Komorbiditäten wie Adipositas, Hypertonie, Dyslipidämie und Typ-2-Diabetes (DT2) assoziiert ist.3,9
Pathophysiologie
Die Pathophysiologie ist komplex und nicht vollständig geklärt.6 Man geht von einem Ungleichgewicht zwischen einer übermässigen Energiezufuhr in Form von Fetten und Kohlenhydraten einerseits und der Fähigkeit der Leber zur Verstoffwechslung dieser Stoffe andererseits aus, wodurch die Lipogenese gefördert wird.10 Ein Überschuss an Kohlenhydraten und gesättigten Fettsäuren kann auch zu einer Insulinresistenz der Skelettmuskulatur und damit zu einer verminderten Aufnahme von Zucker durch die Muskulatur führen, welcher stattdessen in der Leber als Substrat für die Lipogenese dient.10 Das Ungleichgewicht im Lipidstoffwechsel führt zu oxidativem Stress und der Apoptose von Leberzellen.6,11 Die Fibrose entsteht durch die Ablagerung von extrazellulärem Material durch Sternzellen, wodurch funktionelles Lebergewebe allmählich durch fibrotisches Gewebe ersetzt wird.10,11 Entzündliche Signalwege sollen ebenfalls an der Pathogenese der Erkrankung beteiligt sein (Schädigung von Immunzellen, Veränderungen in der Zytokinproduktion und Aktivierung von Inflammasomen).11
Einer weiteren Hypothese zufolge könnte eine Veränderung des enterohepatischen Gallensäurekreislaufs bei der Pathophysiologie der MASLD eine Rolle spielen.10
Den Unterschieden in der Prävalenz der MASLD liegen zudem sozioökonomische Faktoren zugrunde. Und schliesslich scheinen auch individuelle Faktoren wie eine Darmdysbiose oder bestimmte genetische und epigenetische Varianten bei der Entstehung der MASLD eine Rolle zu spielen.12
Screening
Die American Diabetes Association (ADA) empfiehlt kein systematisches Screening bei Patienten mit DT2.14 Andere Gesellschaften wie die europäischen Gesellschaften für Hepatologie, Diabetologie und Adipositas empfehlen, bei Patienten mit metabolischem Syndrom, Adipositas oder DT2 ein Screening in Form einer Bestimmung der Leberwerte und einer Sonografie des Abdomens durchzuführen.1,4
Das am häufigsten zur Diagnose der Fettleber verwendete bildgebende Verfahren ist die Sonografie (Sensitivität 83%, Spezifität 93%).3,6,7 Zur Diagnose der Fettleber werden z.B. auch die CT des Abdomens oder die MRT eingesetzt,6 obwohl mit diesen Verfahren eine Beurteilung des Leberfettgehalts nur begrenzt möglich ist und Entzündungen oder Fibrose nicht erkannt werden können.
Nach der Diagnose einer Steatose wird mithilfe von klinischen Scores (FIB-4 oder NAFLD Fibrosis Score [NFS]) der Grad der Fibrose eingeschätzt, welcher als Marker für die Prognose und den Schweregrad dient.3,5 Der FIB-4 wies in dieser Hinsicht in einer Studie eine Sensitivität von 85% und eine Spezifität von 86% auf.15 Durch die Bestimmung eines zweiten Scores (z.B. NAFLD-Score) können Sensitivität und Spezifität erhöht werden.15 Bei Personen mit mässigem oder hohem Fibroserisiko ist ein zweiter Test erforderlich, z.B. der «enhanced liver fibrosis test» (ELF) oder eine transiente Elastografie.4
Der Goldstandard zur Diagnose einer MASLD ist die Leberbiopsie, die jedoch besonderen Situationen vorbehalten bleibt.1
Gesunde Lebensweise
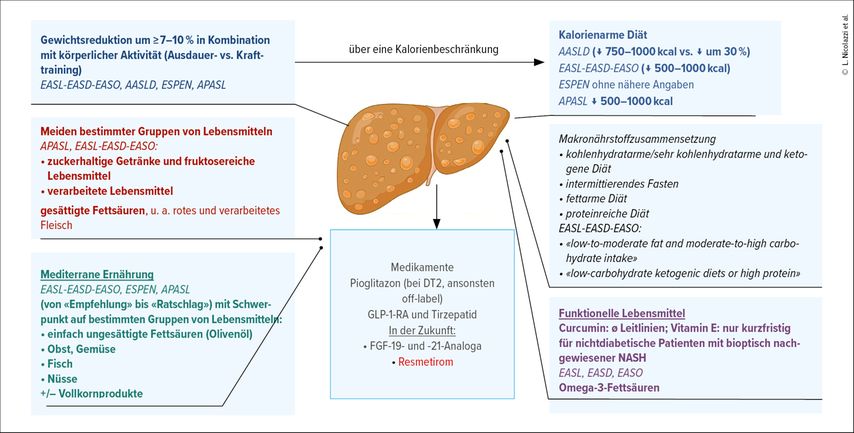
Der Eckpfeiler der Behandlung der MASLD ist die Optimierung von Lebensstil und Ernährung durch eine Ernährungsumstellung und körperliche Aktivität (KA).16,17
Gewichtsreduktion und körperliche Aktivität
Die European Society for Clinical Nutrition and Metabolism (ESPEN; 2019) empfiehlt bei übergewichtigen/adipösen Patienten eine Gewichtsreduktion um ≥7–10%, um eine Besserung der Steatose zu erreichen, und weist darauf hin, dass zur Besserung einer Fibrose sogar eine Reduktion um >10% erforderlich sein kann.17 Die meisten Fachgesellschaften streben ebenfalls eine Gewichtsreduktion um ≥7% an, um einen Effekt auf die Fibrose zu erzielen. In einigen Leitlinien wird zu einer kalorienarmen Diät (Reduktion um 500–1000kcal/d, wie von der American Association for the Study of Liver Disease [AASLD] vorgeschlagen) in Kombination mit KA geraten. Interessanterweise zeigte eine Studie bei 64,2% der Patienten, die einen Roux-Y-Magenbypass erhielten, eine Rückbildung der MASLD sowie einen Rückgang der Fibrose.6 In einer Studie mit 109Patienten mit bioptisch nachgewiesener MASLD hatte die bariatrische Chirurgie nach einem Jahr der Nachbeobachtung bei 85% der Patienten zu einer histologischen Remission geführt.1 Diese Daten unterstreichen den Nutzen einer Gewichtsreduktion bei MASLD.
Es gibt keinen Konsens hinsichtlich der empfohlenen Art (Kraft- oder Ausdauertraining) und Dauer der KA.1 In Metaanalysen konnte gezeigt werden, dass KA den intrahepatischen Lipidgehalt senkt und die Leberwerte verbessert, doch eine Überlegenheit einer Trainingsart gegenüber einer anderen konnte nicht nachgewiesen werden.17,18 Die EASL und die AASLD empfehlen ≥150Minuten KA mit mässiger Intensität verteilt auf 3–5 Einheiten pro Woche.4 Die positiven Wirkungen von KA lassen sich durch einen erhöhten Energieverbrauch, eine Abnahme der Insulinresistenz, eine erhöhte Elimination von VLDL und eine verbesserte Appetitkontrolle erklären.17 Die meisten Studien beinhalten auch Interventionen zur Gewichtsreduktion/Ernährungsumstellung, weshalb es schwierig ist, die Wirkung von körperlicher Aktivität bei der Reduktion der Steatose als unabhängigen Faktor zu beurteilen.
Ernährung
Es gibt keine einheitliche Empfehlung hinsichtlich der optimalen Ernährung bei MASLD. Studien zeigen Assoziationen zwischen MASLD und dem Verzehr bestimmter Makronährstoffe wie zuckerhaltiger Getränke, roten Fleisches9 und gesättigter Fettsäuren.16 Andere Lebensmittel wie Nüsse oder einfach ungesättigte Fettsäuren scheinen dagegen negativ mit MASLD assoziiert zu sein.9,16 Einige Autoren sind sich auch über den Nutzen bestimmter Ernährungsformen wie der mediterranen Ernährung einig.19 Mit Blick auf die Rolle von Makronährstoffen bei der Entwicklung der MASLD sowie die Auswirkungen einer Verringerung ihres Verzehrs liegen jedoch keine Belege vor.
In Studien wurde der Einfluss von verschiedenen Ernährungsformen wie etwa proteinreichen Diäten, intermittierendem Fasten oder der mediterranen Ernährung auf die MASLD-Outcomes untersucht.16,17 Die mediterrane Ernährung ist bei MASLD am besten untersucht und wird in vielen Leitlinien, u.a. von ESPEN, vorgeschlagen.19,20 Diese Form der Ernährung, die reich an Vollkornprodukten, Obst, Gemüse, Nüssen, Olivenöl sowie Fisch/Geflügel ist und wenig tierische Fette beinhaltet, hat sich hinsichtlich der Prävention von kardiovaskulären Erkrankungen und MASLD als nützlich erwiesen.9 Unabhängig von der Gewichtsreduktion verringert die mediterrane Ernährung die Lebersteatose, verbessert die Insulinsensitivität bei Patienten mit MASLD mehr als eine fettarme Diät19 und scheint sich auch auf den Schweregrad der Erkrankung auszuwirken.19 In einer Studie wurde in der Interventionsgruppe (mediterrane Ernährung + Kalorienreduktion) auch eine Verringerung der Lebersteifigkeit festgestellt.21 Die Daten liessen jedoch nicht den Schluss zu, dass die mediterrane Ernährung einen präventiven Effekt auf die Entwicklung einer MASLD hat.19
Der übermässige Konsum von Fruktose hat gesundheitsschädliche Auswirkungen und begünstigt insbesondere die Entwicklung von Stoffwechselerkrankungen.22,23 Im Vergleich zur Glukose ist Fruktose ein stärkerer Induktor der De-novo-Lipogenese in der Leber und hemmt die β-Oxidation.23,24 Fruktose ist ein Zucker, der natürlicherweise in Honig und Obst vorkommt, aber auch ein Hauptbestandteil der Süssungsmittel in zuckerhaltigen Getränken. In klinischen Beobachtungsstudien war der Limonadenkonsum signifikant mit MASLD assoziiert9,16,23 und hatte möglicherweise einen Effekt auf das Fortschreiten der Fibrose.17 In einer randomisierten kontrollierten Studie führte eine fruktosereduzierte Diät (<7,5g/Mahlzeit und <10g/d) zu einem stärkeren Rückgang der Steatose als in der Kontrollgruppe.25 EASL, EASD und EASO (European Association for the Study of Obesity) empfehlen die Vermeidung von fruktosereichen Getränken/Lebensmitteln.17 Es könnte jedoch sein, dass die Assoziation zwischen der MASLD und dem Fruktosekonsum mit dem hohen Gesamtkaloriengehalt dieses Zuckers zusammenhängt und keine direkte Assoziation darstellt.4
Ketogene Diäten kommen im Rahmen der Behandlung von DT2 oder Adipositas immer häufiger zum Einsatz.9 In einer Studie, in der die Teilnehmer ≤25g Kohlenhydrate (KH) pro Tag zu sich nahmen (kombiniert mit einer Kalorienbeschränkung), wurde bereits 48Stunden nach Beginn der Studie ein Rückgang des intrahepatischen Lipidgehalts um 31% in Kombination mit einem Rückgang der Insulinresistenz beobachtet.26 Andere Studien mit weniger restriktiven Diäten (KH-arm und sehr KH-arm [>1000kcal/d, KH machten 10–25% bzw. <10% der Gesamtenergiezufuhr aus]) bestätigten diese Ergebnisse ebenfalls. In einer Studie wurde bei MASLD-Patienten, die 6Monate lang <20g KH pro Tag zu sich nahmen (ohne gleichzeitige Kalorienreduktion), neben einer Reduktion der Steatose auch eine Tendenz zu einer Reduktion der Fibrose beobachtet,20 was unabhängig von der möglichen Wirkung einer kalorienarmen Diät vielversprechende Ergebnisse sind. Diese Art von Diät ist jedoch auch mit einem langfristigen Anstieg des Gesamtcholesterins und des LDL assoziiert und ist im Alltag schwer umzusetzen.26 Darüber hinaus schienen Patienten, die eine KH-arme Diät einhielten, gegenüber Patienten mit einer fettarmen Diät keinen zusätzlichen Nutzen mit Blick auf die Senkung des intrahepatischen Fettgehalts zu haben.20
Einige Studien legen nahe, dass ein hoher Konsum von gesättigten Fettsäuren (tierische Fette, Palmöl, industriell hergestellte Backwaren usw.) zur Entwicklung einer Fettleber beiträgt.16,27 Im Gegensatz dazu könnte der Konsum von einfach ungesättigten Fettsäuren wie Olivenöl (hauptsächlich extra nativ) bei der Prävention der MASLD eine Rolle spielen und der Lebersteatose entgegenwirken.28
Die Schweizer Empfehlungen aus dem Jahr 2024 erwähnen die MASLD nicht direkt, sondern das Risiko für ein hepatozelluläres Karzinom (Studien zur Prävention nichtübertragbarer Krankheiten).29
Funktionelle Lebensmittel
Funktionelle Lebensmittel sind «Inhaltsstoffe, die als Nährstoffe eingestuft sein können, aber nicht müssen, und die systemische Funktionen erfüllen». Wir haben einige davon ausgewählt, die mit Blick auf die Behandlung der MASLD vielversprechend erscheinen.
Omega-3-Fettsäuren
Omega-3-Fettsäuren sind eine Familie mehrfach ungesättigter Fettsäuren, zu denen auch essenzielle Fettsäuren gehören (Alpha-Linolsäure, Eicosapentaensäure [EPA], Docosahexaensäure [DHA] usw.).30 Sie kommen von Natur aus in Tieren (Fisch, Schalentiere) sowie in Samen (Leinsamen, Chia), Nüssen und pflanzlichen Ölen vor. Omega-3-Fettsäuren führen zu einer Reduktion atherogener Partikel (VLDL, Triglyzeride) und scheinen die Insulinresistenz zu verringern.31 Eine Metaanalyse von 22 randomisierten kontrollierten Studien mit 1366Patienten mit Lebersteatose zeigte bei Patienten, die eine Omega-3-Behandlung erhielten, im Vergleich zu Placebo eine Besserung der Steatose, allerdings nur bei jenen, die mittels Lebersonografie beurteilt wurden. Dieser Unterschied wurde nicht beobachtet, wenn die Läsionen histologisch beurteilt wurden, wahrscheinlich weil die Studiendauer nicht ausreichte, um histologische Unterschiede festzustellen.30 Ausserdem wurde bei Patienten, die eine Omega-3-Supplementierung erhielten, ein signifikanter Rückgang des Gesamtcholesterins, der Triglyzeride und des BMI sowie ein Anstieg der HDL-Partikel festgestellt.30 Die Autoren stellten jedoch eine erhebliche Heterogenität zwischen den Studien fest, insbesondere hinsichtlich der Dauer der Behandlung und der Art der angewendeten mehrfach ungesättigten Fettsäuren (Anteil von EPA/DHA).30 Die Omega-3-Supplementierung scheint auch einen Einfluss auf den Spiegel der Transaminasen zu haben.30,31 Einige Studien haben unter Omega-3-Behandlung ein erhöhtes Risiko für Vorhofflimmern gezeigt, doch dies ist nach wie vor umstritten.32
VitaminE
VitaminE gehört zu den fettlöslichen Vitaminen, die eine antioxidative, entzündungshemmende und antiatherogene Wirkung haben.6,31 In Tiermodellen war unter einer Vitamin-E-Supplementierung eine Reduktion der Steatose, der Entzündung und der Aktivierung der Lebersternzellen zu beobachten.31 Die PIVENS-Studie ergab bei Patienten, die während 96Tagen mit 800IE VitaminE täglich behandelt wurden, im Vergleich zu Placebo eine signifikante Besserung der Lebersteatose und der histologischen Entzündung ohne Veränderung der Fibrose.6 Eine Dosis von ≥400IE/d könnte laut einer Metaanalyse mit einer erhöhten Mortalität assoziiert sein,6 auch wenn dies in einer anderen grossen Metaanalyse mit einer Dosis von ≥5500IE/d nicht festgestellt wurde.31 Zudem wurde ein erhöhtes Risiko für Prostatakrebs bei Männern >50Jahre1,5 sowie für hämorrhagische Insulte beobachtet.31 Diese Behandlung ist gemäss EASL und ASSLD daher nur kurzfristig für nichtdiabetische Personen vorgesehen, bei denen bioptisch eine MASLD nachgewiesen wurde.1
Polyphenole
Curcumin
Curcumin gehört zur Familie der Polyphenole und ist für seine entzündungshemmende und antioxidative Wirkung bekannt.31 Seine positive Wirkung auf die MASLD könnte mit einer Veränderung der Mikrobiota zusammenhängen, die zu einer geringeren Durchlässigkeit der Darmbarriere und damit einer Verringerung der systemischen chronischen Entzündung führt. Nachteilig ist, dass eine sehr hohe tägliche Curcumin-Dosis erforderlich ist, um eine metabolische Wirkung auf die MASLD zu erzielen, insbesondere aufgrund der geringen Bioverfügbarkeit von natürlichem Curcumin.31
Resveratrol
Resveratrol, ein natürliches Polyphenol, das konzentriert in der Schale von Weintrauben und Beeren vorkommt, soll vasoprotektive und antioxidative Effekte haben.31 In In-vitro-Studien war eine Reduktion des Fortschreitens der Leberfibrose zu beobachten.31 Klinische Studien ergaben jedoch keine positiven Wirkungen speziell auf die Lebersteatose, was möglicherweise mit dem Studiendesign zusammenhängt.31
Andere funktionelle Lebensmittel führten ebenfalls zu einer Verringerung des Schweregrads der MASLD, haben aber ebenfalls eine geringe orale Bioverfügbarkeit.31
Medikamentöse Therapien
Pioglitazon ist das einzige Medikament, das in den Leitlinien für die Behandlung der MASLD bei Diabetespatienten empfohlen wird.33 Tatsächlich hat sich diese Behandlung hinsichtlich der Besserung der Lebersteatose und der histologischen Merkmale als wirksam erwiesen.4,5 Sie ist jedoch mit zahlreichen Nebenwirkungen wie Gewichtszunahme, Flüssigkeitsretention, Knochenbrüchen und einem möglicherweise erhöhten Risiko für Blasenkrebs verbunden.5
GLP-1-Rezeptoragonisten führten ebenfalls zu guten Ergebnissen in Form einer Besserung der Steatose, der histologischen Entzündung und der Zytolyse (LEAD-2) sowie einer höheren histologischen Remissionsrate (LEAN) in der mit GLP-1-RA behandelten Gruppe.1 Therapien mit einem dualen GIP-GLP-1-RA wurden in diesem Zusammenhang ebenfalls untersucht. 2024 wurde eine multizentrische, randomisierte, kontrollierte, doppelblinde Phase-II-Studie mit 190Patienten mit NASH (bioptisch diagnostiziert), DT2 und mässiger bis schwerer Fibrose veröffentlicht.34 Die Patienten wurden randomisiert und erhielten während 52Wochen entweder Tirzepatid, einen dualen GLP-1/GIP-RA, in unterschiedlichen Dosierungen oder Placebo. Am Ende des Follow-ups wurden Leberbiopsien durchgeführt.34 Eine Rückbildung der MASLD ohne Verschlechterung der Fibrose beobachteten die Autoren bei 44% der Patienten in der mit 5mg/Woche behandelten Gruppe, bei 56% in der mit 10mg/Woche behandelten Gruppe und bei 62% in der mit 15mg/Woche behandelten Gruppe; in der Placebogruppe lag der Wert bei 10%. Die statistische Power reichte jedoch nicht aus, um die Entwicklung der Fibrose zu beurteilen.34
Schilddrüsenhormone
Hypothyreose ist mit dem Bestehen und dem Schweregrad einer MASLD assoziiert.3 In experimentellen Modellen führte die exogene Verabreichung von T3-Hormon durch die Regulierung der Expression vieler am Fettstoffwechsel beteiligter Proteine zu einer Verringerung der Lebersteatose.35
Resmetirom, ein THR-β-Agonist, scheint eine sehr vielversprechende Therapieoption zu sein. Eine randomisierte kontrollierte Phase-III-Studie, die im Februar 2024 veröffentlicht wurde, zeigte bei einigen behandelten Patienten im Vergleich zu Placebo eine Rückbildung der NASH und eine Besserung der Fibrose. Die Therapie wurde von der FDA zugelassen, ist in der Schweiz aktuell jedoch nicht erhältlich.
Ausserdem wurde die Behandlung mit FGF-21-Analoga («fibroblast growth factor 21») untersucht. FGF-21 reguliert den Lipid- und Glukosestoffwechsel. Eine randomisierte kontrollierte Studie aus dem Jahr 2023, in der Placebo mit Pegozafermin verglichen wurde, ergab eine Besserung der Fibrose. Studien der PhaseIII laufen aktuell.36
Fazit
Zusammenfassend ist festzuhalten, dass ein Screening von Risikopatienten und eine frühzeitige Stratifizierung des Fibroserisikos für die Behandlung der MASLD von entscheidender Bedeutung sind. Das aktuelle therapeutische Arsenal umfasst Massnahmen zur Änderung des Lebensstils. Zahlreiche neue Perspektiven ergeben sich mit Blick auf die Rolle funktioneller Lebensmittel und neuer innovativer Wirkstoffe, die in den aktuellen Leitlinien noch nicht validiert sind (Abb.1). Es ist wichtig, die MASLD als eine weitere Manifestation der zugrunde liegenden Mechanismen metabolischer Erkrankungen zu betrachten und das erhöhte Risiko für kardiovaskuläre Ereignisse, Morbidität und Mortalität im Zusammenhang mit dieser Erkrankung zu berücksichtigen.37
Literatur:
1 Barigou M et al.: Rev Med Suisse 2020; 16: 586-91 2 Villeret F et al.: Clin Res Hepatol Gastroenterol 2022; 46: 101759 3 Karim G, Bansal MB: touchREV Endocrinol 2023; 19: 60-70 4 EASL et al.: J Hepatol 2016; 64: 1388-402 5 Powell EE et al.: Lancet 2021; 397: 2212-24 6 Pouwels S et al.: BMC Endocr Disord 2022; 22: 63 7 Younossi Z et al.: Nat Rev Gastroenterol Hepatol 2018; 15: 11-20 8 Rinella ME et al.: J Hepatol 2023; 79: 1542-56 9 He K et al.: Br J Nutr 2020; 124: 1-13 10 Loomba R et al.: Cell 2021; 184: 2537-64 11 Trauner M, Fuchs CD: Gut 2022; 71: 194-209 12 Loomba R et al.: Cell 2021; 184: 2537-64 13 Ha S et al.: Gut 2025; 74: 141-52 14 American Diabetes Association: Diabetes Care 2019; 42 (Suppl 1): 34-45 15 Torres L et al.: Ann Hepatol 2023; 28: 100774 16 George ES et al.: Adv Nutr 2018; 9: 30-40 17 Semmler G et al.: Liver Int Off J Int Assoc Study Liver 2021; 41: 2249-68 18 Thoma C et al.: J Hepatol 2012; 56: 255-66 19 Bischoff SC et al.: Clin Nutr 2020; 39: 3533-62 20 Sripongpun P et al.: J Clin Transl Hepatol 2022; 10: 730-9 21 Abenavoli L et al.: Nutrients 2017; 9: 870 22 Dornas WC et al.: Adv Nutr 2015; 6: 729-37 23 Jensen T et al.: J Hepatol 2018; 68: 1063-75 24 Jung S et al.: Annu Rev Nutr 2022; 42: 45-66 25 Simons N et al.: Am J Clin Nutr 2021; 113: 391-400 26 Luukkonen PK et al.: Proc Natl Acad Sci U S A 2020; 117: 7347-54 27 Meex RCR, Blaak EE: Mol Nutr Food Res 2021; 65: e1900942 28 Assy N et al.: World J Gastroenterol 2009; 15: 1809 29 Federal Food Safety and Veterinary Office (FSVO): Swiss dietary recommendations. 2024. Short version. https://www.blv.admin.ch/dam/blv/en/dokumente/lebensmittel-und-ernaehrung/ernaehrung/Ernaehrungsempfehlungen/Schweizer%20Ern%C3%A4hrungsempfehlungen_Kurzversion_EN.pdf.download.pdf 33 Lee CH et al.: Nutrients 2020; 12: 2769 31 Rizzo M et al.: Pharmacol Res 2023; 189: 106679 32 Huh JH, Jo SH: Korean J Intern Med 2023; 38: 282-9 33 Cusi K: Liver Int 2020; 40(Suppl 1): 82-8 34 Loomba R et al.: N Engl J Med 2024; 391: 299-310 35 Kowalik MA et al.: Front Endocrinol 2018; 9: 382 36 Loomba R et al.: . N Engl J Med 2023; 389: 998-1008 37 Sanyal AJ et al.: N Engl J Med 2010; 362: 1675-85
Das könnte Sie auch interessieren:
Neue Daten aus dem VERTIS-Studienprogramm
Die kardiovaskuläre Sicherheitsstudie VERTIS CV mit dem SGLT2-Inhibitor Ertugliflozin verlief weniger günstig als andere Endpunktstudien zu dieser Substanzgruppe. Die Hintergründe dafür ...
Liraglutid - Hoffnung auf Betazellprotektion
Mit der Kombination eines Immunmodulators mit dem GLP-1-Analogon Liraglutid konnte in einer Population von Patienten mit neu diagnostiziertem Typ-1-Diabetes der Verlust an Betazellen ...
DAPA-CKD: Dapagliflozin schützt die Nieren und reduziert die Mortalität
Im Rahmen des EASD-Kongresses wurden erfreuliche Daten zur Nephroprotektion des SGLT2-Inhibitors Dapagliflozin präsentiert. Dieser reduzierte in der Studie DAPA-CKD in einer Population ...