Typ-1-Diabetes: neue Stadieneinteilung
Autorin:
Assoz. Prof. PD Dr. Sabine Hofer
Abteilung für Pädiatrie 1
Medizinische Universität Innsbruck
E-Mail: Sabine.e.Hofer@i-med.ac.at
Klinische Symptome der Hyperglykämie und in weiterer Folge Insulinpflichtigkeit führen zur Diagnosestellung von Diabetes mellitus Typ 1 (T1D). Der Nachweis von betazellspezifischen Autoantikörpern erlaubt eine frühzeitige Diagnosestellung in bereits präsymptomatischen Stadien. Die Clinical-Practice- Consensus-Leitlinien von 2022 der International Society for Pediatric and Adolescent Diabetes (ISPAD) sowie der Konsensus für das Monitoring von Antikörper-positiv getesteten Personen von großen internationalen Diabetesgesellschaften erläutern, wie frühe Stadien von T1D klassifiziert werden und welche Verlaufskontrollen wann sinnvoll sind.
Keypoints
-
Die Diabeteseinteilung in Stadien erlaubt ein besseres Verständnis für die Progredienz der Erkrankung.
-
Die frühen Diagnosen in noch präsymptomatischen Stadien ermöglichen Menschen, die positiv auf zwei oder mehr betazellspezifische Autoantikörper getestet wurden, an Präventionsstudien teilzunehmen.
-
Verlaufskontrollen von Menschen mit positiven Autoantikörpern sind altersabhängig zu gestalten, da die Progredienz der Betazelldestruktion bei Kindern und Jugendlichen rascher voranschreitet.
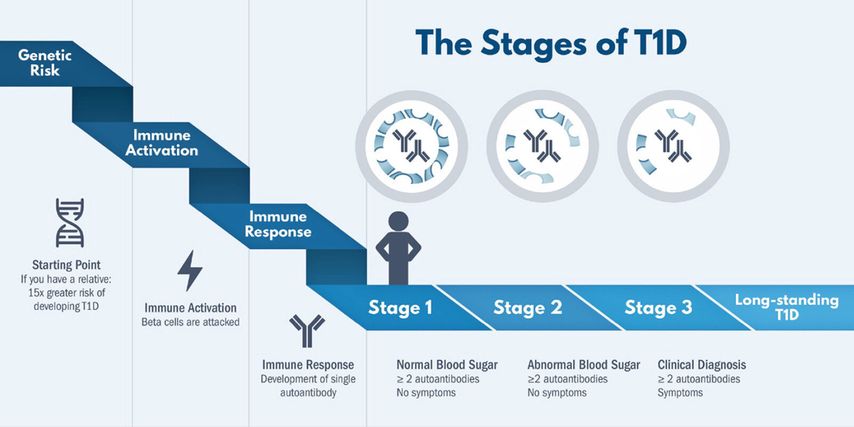
Typ-1-Diabetes neu gedacht – die ISPAD- Leitlinien 2022 widmen ein ganzes Kapitel dem Thema Stadieneinteilung des Typ-1-Diabetes und leiteten damit ein Umdenken beziehungsweise ein Neudenken des Typ-1-Diabetes ein. Immer häufiger sind Ärzt:innen in Diabetesabteilungen, Ambulanzen und Praxen mit positiven betazellspezifischen Autoantikörperbefunden konfrontiert, ohne dass klinische Symptome eines Diabetes oder Insulinpflichtigkeit vorliegen. Wie diese Individuen zu klassifizieren sind und welche Kontrolluntersuchungen wann sinnvoll sind, wird in einem Consensus Report der großen internationalen Diabetesgesellschaften Breakthrough T1D, Advanced Technologies & Treatments for Diabetes (ATTD), American Diabetes Association (ADA), European Association for the Study of Diabetes (EASD) und ISPAD strukturiert aufbereitet (Abb. 1).
Abb. 1: Die Stadien des Typ-1-Diabetes aus den ISPAD-Clinical-Practice-Consensus-Leitlinien 2022 (Quelle: Besser REJ et al.: Ped Diab 2022)
Menschen mit Risiko für Diabetes
Nach bisherigem Verständnis ist für die Entwicklung eines Typ-1-Diabetes ein genetisches Risikoprofil Voraussetzung. Nach einer immunen Aktivierung durch bisher noch unbekannte Trigger und in der Folge einer Immunantwort wird ein Prozess in Gang gesetzt, der die Destruktion der Betazellen des Pankreas vorantreibt. Diese spezifische Immunantwort kann durch die Bestimmung von betazellspezifischen Autoantikörpern detektiert werden. Vier Antikörper sind für das Screening nach T1D von Interesse: Antikörper gegen Glutaminsäuredecarboxylase 65 (GAD), Tyrosin-Phosphatase (IA2), Zinktransporter 8 (ZnT8) und Insulinautoantikörper (IAA). Aus der Literatur ist bekannt, dass sowohl die Anzahl als auch die Kombination der vorliegenden Antikörper die Krankheitsprogression beeinflussen. Ist nur ein beta-zellspezifischer Autoantikörper nachweisbar, so werden diese Individuen als Menschen mit Risiko („at risk“) für Diabetes klassifiziert.
Kleinkinder unter 3 Jahren mit Risiko für Diabetes und bestätigtem positivem Antikörperbefund sollten halbjährlich auf das Vorliegen von betazellspezifischen Antikörpern kontrolliert werden. Dies sollte für 3 Jahre erfolgen. Wenn keine Progression vorliegt und kein 2., 3. oder 4. Autoantikörper hinzukommt, empfehlen wir die folgenden 3 Jahre 6-monatliche Kontrollen durchzuführen. Wenn es weiterhin zu keiner Progression kommt, kann das Antikörperscreening beendet werden. Kleinkinder über 3 Jahre sollten jährlich auf das Vorliegen von weiteren betazellspezifischen Autoantikörpern gescreent werden. Auch diese Screeningmaßnahme soll auf 3 Jahre begrenzt durchgeführt werden, falls keine Progression vorliegt, kann das Screening beendet werden. Zeitgleich zu den Antikörperscreenings können metabolische Kontrollen, z.B. HbA1c-Messungen, durchgeführt werden.
Wie im Erwachsenenalter vorgehen?
Erwachsene mit Risikofaktoren, z.B. mit einem Verwandten 1. Grades mit Typ-1-Diabetes, bei bekanntem genetischem Risiko für Typ-1-Diabetes, bei zufällig diagnostizierten stressbedingten Hyperglykämien oder Dysglykämie, sollten jährlich eine metabolische Kontrolle sowie eine Kontrolle der Autoantikörper erhalten. Jene Erwachsene ohne Risikofaktoren können alle 3 Jahre gescreent werden. Nach wiederum 3 Jahren sollten die Screening-Untersuchungen beendet werden.
Stadium 1
Sobald zwei oder mehr betazellspezifische Autoantikörper auftreten, wird die Diagnose Typ-1-Diabetes gestellt. Dieses frühe Stadium wird als Stadium 1 bezeichnet und es treten weder klinische diabetesspezifische Symptome auf, noch liegt eine Dysglykämie vor. Diese Individuen zeigen auch im oralen Glukosetoleranztest eine normale Glukosetoleranz.
Wie Menschen mit 2 oder mehr betazellspezifischen Autoantikörpern monitieren?
Aufgrund der unterschiedlichen Progression ist für Kinder und Jugendliche ein altersabhängiges Monitoring vorgesehen. Kinder unter 3 Jahren sollten alle 3 Monate, 4–9-Jährige alle 6 Monate und über 9 Jahre alte Kinder alle 12 Monate eine Kontrolle der metabolischen Parameter, z.B. HbA1c-Messungen oder Glukosemessungen und/oder kontinuierliche Glukosemessungen mit Sensor, erhalten. Besonders hervorzuheben ist, dass diabetesspezifische Symptome und Anzeichen einer diabetischen Ketoazidose geschult werden sollen. In Österreich ist die Rate an diabetischen Ketoazidosen im Rahmen der Manifestation der Diagnose eines insulinpflichtigen Diabetes besonders hoch. Über 40% aller Kinder und Jugendlichen manifestieren mit einer diabetischen Ketoazidose, 20% mit einer schweren Ketoazidose.
Stadium 2
Menschen mit Typ-1-Diabetes im Stadium 2 haben zwei oder mehrere betazellspezifische Autoantikörper und eine vorliegende Dysglykämie. Dies bedeutet, dass z.B. im oralen Glukosetoleranztest eine pathologische Glukosetoleranz festgestellt werden kann. Jene Individuen sind aber klinisch weiterhin asymptomatisch, es treten keine diabetesspezifischen Symptome wie Polyurie, Polydipsie, Gewichtsverlust usw. auf. Personen mit T1D im Stadium 2 bedürfen besonders sorgfältiger Verlaufskontrollen, da 75% dieser Individuen innerhalb von 5 Jahren eine Insulinpflichtigkeit erreichen. Das Lebenszeitrisiko für einen klinisch insulinpflichtigen Diabetes liegt bei diesen Individuen bei 100%.
Die Verlaufskontrollen im Stadium 2 sind schon wie bei Menschen mit Risiko und bei Stadium 1 altersabhängig. Kinder und Jugendliche unter 18 Jahren sollten alle 3 Monate – also engmaschig – eine metabolische Verlaufskontrolle mittels HbA1c und/oder spontaner Glukosemessung und/oder kontinuierlicher Glukosemessung mit Sensor erhalten, während über 18 Jahre alte Erwachsene halbjährlich eine metabolische Kontrolle durchführen sollten.
Stadium 3 & Stadium 4
T1D Stadium 3 ist gekennzeichnet durch das Auftreten von klinischen diabetesspezifischen Symptomen und bedürfen einer Therapie mit Insulin. Dies entspricht dem Zeitpunkt,zu dem bisher die Diagnose Typ-1-Diabetes anhand der metabolischen Parameter und/oder der eindeutigen klinischen Symptome gestellt wurde. Zeitgleich wurde meist die Indikation zur Insulintherapie gestellt. Der Langzeitverlauf wird als Stadium 4 klassifiziert.
Ausblick – wie geht es weiter?
Die Stadieneinteilung bei Typ-1-Diabetes ist von Bedeutung, da diese ermöglicht, den Verlauf der Erkrankung von der genetischen Prädisposition über die Entwicklung von Autoantikörpern bis hin zur manifesten Insulinpflichtigkeit besser zu verstehen und gezielte therapeutische Interventionen zu entwickeln. Durch Antikörperscreenings können Menschen identifiziert werden, die ein hohes Risiko für Diabetes haben, beziehungsweise kann durch Screenings eine frühe Diagnosestellung eines Typ-1-Diabetes in noch prä-symptomatischen Stadien erfolgen. Diese Individuen können möglicherweise an Präventionsstudien teilnehmen. Langfristiges Ziel ist die Etablierung von präventiven Therapien, die der Betazelldestruktion entgegenwirken und ein längeres Verweilen in präsymptomatischen Stadien der Erkrankung sicherstellen.
Literatur:
● Besser REJ et al.: ISPAD clinical practice consensus guidelines 2022: stages of type 1 diabetes in children and adolescents. Pediatric Diabetes 2022; 23(8): 1175-87 ● Moshe P et al.: Consensus guidance for monitoring individuals with islet autoantibody-positive pre-stage 3 type 1 diabetes. Diabetologia 2024; 67(9): 1731-59 ● Bingley PJ et al.: Type 1 diabetes trialnet: a multifaceted approach to bringing disease-modifying therapy to clinical use in type 1 diabetes. Diabetes Care 2018; 41(4): 656-61 ● Ziegler AG et al.: Seroconversion to multiple islet autoantibodies and risk of progression to diabetes in children. JAMA 2013; 309(23): 2473-9 ● Nagl K et al.: Alarming increase of ketoacidosis prevalence at type 1 diabetes-onset in Austria – results from a nationwide registry. FrontPediatr. 2022; 10: 820156
Das könnte Sie auch interessieren:
Neue Daten aus dem VERTIS-Studienprogramm
Die kardiovaskuläre Sicherheitsstudie VERTIS CV mit dem SGLT2-Inhibitor Ertugliflozin verlief weniger günstig als andere Endpunktstudien zu dieser Substanzgruppe. Die Hintergründe dafür ...
Liraglutid - Hoffnung auf Betazellprotektion
Mit der Kombination eines Immunmodulators mit dem GLP-1-Analogon Liraglutid konnte in einer Population von Patienten mit neu diagnostiziertem Typ-1-Diabetes der Verlust an Betazellen ...
DAPA-CKD: Dapagliflozin schützt die Nieren und reduziert die Mortalität
Im Rahmen des EASD-Kongresses wurden erfreuliche Daten zur Nephroprotektion des SGLT2-Inhibitors Dapagliflozin präsentiert. Dieser reduzierte in der Studie DAPA-CKD in einer Population ...