Der freie mikrovaskuläre SCIP zur Radialis-Hebedefektdeckung
Autor:innen:
Dr. med. Elif Kulakli-Inceleme
Dr. med. Elmar Fritsche
Klinik für Plastische, Rekonstruktive, Ästhetische und Handchirurgie
Luzerner Kantonsspital
E-Mail: elif.kulakli@luks.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Der freie Radialislappen ist insbesondere in der Kopf-Hals-Chirurgie ein bewährter Standard zur Rekonstruktion. Trotz seiner Vorteile bleibt die Versorgung der Lappenentnahmestelle am distalen palmaren Unterarm jedoch eine funktionell und vor allem ästhetisch relevante Herausforderung. In ausgewählten Fällen kann die Hebedefektdeckung mit freiem mikrovaskulärem SCIP-Lappen eine zuverlässige Lösung darstellen.
Keypoints
-
Die Radialis-Spenderstelle ist mit relevanter Morbidität assoziiert.
-
Spalthautdeckungen sind bei exponierten Strukturen limitiert.
-
Freie Lappen bieten stabile Alternativen bei komplexen Defekten.
-
Der SCIP-Lappen kombiniert geringe Morbidität mit geeigneter Gewebequalität.
Die Radialis-Hebestelle: ein oft unbefriedigend gelöstes Problem
Trotz zahlreicher technischer Modifikationen bleibt die Hebestelle des freien Radialislappens rekonstruktiv anspruchsvoll. In systematischen Übersichtsarbeiten werden Gesamtkomplikationsraten von über 50% beschrieben, abhängig von der jeweiligen Komplikationsdefinition.1,2 Zu den häufigsten Befunden zählen verzögerte Wundheilung, partielle Hauttransplantatverluste, Sehnenexpositionen, verminderte Handgelenksbeweglichkeit, Sensibilitätsstörungen sowie ästhetisch unbefriedigende Narben. Auch wenn viele dieser Komplikationen als klinisch moderat gelten, sind sie für Patient:innen nicht selten mit prolongierten Heilungsverläufen, zusätzlichem Behandlungsaufwand, Revisionsoperationen und einer relevanten Einschränkung der Lebensqualität verbunden.
Standardverfahren und ihre Grenzen
Die wohl weltweit häufigste Versorgung der Radialis-Spenderstelle erfolgt mittels Spalthauttransplantation und gilt in vielen Kliniken als Standardverfahren. Bei kleineren Defekten mit erhaltener Sehnenbedeckung lassen sich damit meistens gute Ergebnisse erzielen.
Als Alternativen und zur Verbesserung werden Vollhauttransplantate, lokale Lappenplastiken, dermale Ersatzmaterialien sowie VAC-assistierte Konzepte beschrieben. Diese Verfahren können in ausgewählten Situationen Vorteile bieten, bleiben jedoch bei grossflächigen Defekten oder bereits exponierten funktionellen Strukturen ebenfalls klar limitiert.
Wann ist eine freie mikrovaskuläre Hebedefektdeckung sinnvoll?
Die Indikation zur freien Hebedefektdeckung ergibt sich zum einen bei multimorbiden Patient:innen mit hohem Risiko der Entwicklung einer Wundheilungsstörung, aber auch bei jüngeren Patient:innen mit hohem ästhetischem und funktionellem Anspruch, wo aufgrund der Exposition der Sehnen und Nerven ebenfalls eine hohe Morbidität an der Radialishebestelle antizipiert werden kann. Zum anderen stellt die freie Hebedefektdeckung auch eine Salvage-Option dar für diejenigen Patient:innen, bei denen mit Standardverfahren im postoperativen Verlauf erhebliche Wundheilungsstörungen und/oder eine ästhetisch unbefriedigende Narbensituation des Unterarms entstanden sind. In diesen Situationen kann eine zusätzliche freie Lappenplastik eine langfristig stabile und funktionelle Rekonstruktion ermöglichen.
Welche Alternativen an freien mikrovaskulären Lappen stehen zur Verfügung?
Die freie Hebedefektdeckung der Radialis-Spenderstelle ist bislang nur in wenigen Publikationen beschrieben. Rieger et al. zeigten in einer vergleichenden Studie den erfolgreichen Einsatz eines freien mikrovaskulären Leistenlappens zur Optimierung der Spenderstelle nach Radialislappenplastik zur Phallusrekonstruktion.3
In weiteren Arbeiten wurde die Hebedefektdeckung mit freien Lappenplastiken, insbesondere dem anterolateralen Oberschenkellappen (ALT), beschrieben.4–6 Arterialisierte V.-saphena-Durchflusslappen stellen eine technisch anspruchsvolle Sonderform dar, die bislang nur in kleinen Serien Anwendung fand.7
Am Weltkongress für rekonstruktive Mikrochirurgie (WSRM) wurde 2025 zudem die erste grössere Fallserie vom Institut Gustav Roussy zur Radialis-Hebedefektdeckung mit freien SCIP-Lappen inklusive Langzeitverlauf als Poster vorgestellt.8
Der SCIP-Lappen als strategische «Rochade»
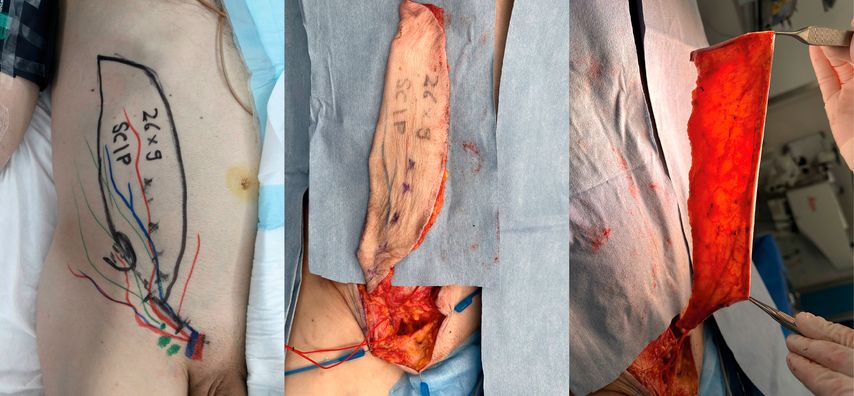
In unserer klinischen Praxis hat sich der freie SCIP-Lappen als bevorzugte Option zur Hebedefektdeckung nach Radialislappenplastik etabliert (Abb.1). Ausschlaggebend sind die geringe zusätzliche Hebestellenmorbidität an der Leiste, die Möglichkeit des primären Wundverschlusses an der Entnahmestelle sowie die dünne, elastische Hautqualität mit guter Anpassung an die Unterarmkontur und -farbe.
Im Sinne einer strategischen «Rochade» erlaubt der SCIP-Lappen eine hochwertige Rekonstruktion der Spenderstelle, ohne dass die etablierten Vorteile des Radialislappens in der Primärrekonstruktion aufgegeben werden. Grössere Defekte wie z.B. nach Lappenentnahme zur Phalloplastik bleiben dem ALT-Lappen vorbehalten.
Operative Planung und Technik
Die präoperative Planung umfasst eine präoperative CT-Angiografie sowie eine unmittelbar perioperative Duplexsonografie zur Identifikation und Markierung geeigneter Perforatoren. Die Entnahme des SCIP-Lappens erfolgt parallel zur Hebung des Radialislappens. Nach dessen mikrochirurgischer Anastomose wird der SCIP-Lappen an der Hebestelle angeschlossen, ohne dass die Operationsdauer relevant verlängert wird. Postoperativ erfolgen eine standardisierte Lappenüberwachung sowie eine frühzeitige funktionelle Mobilisation.
Eigene klinische Erfahrung
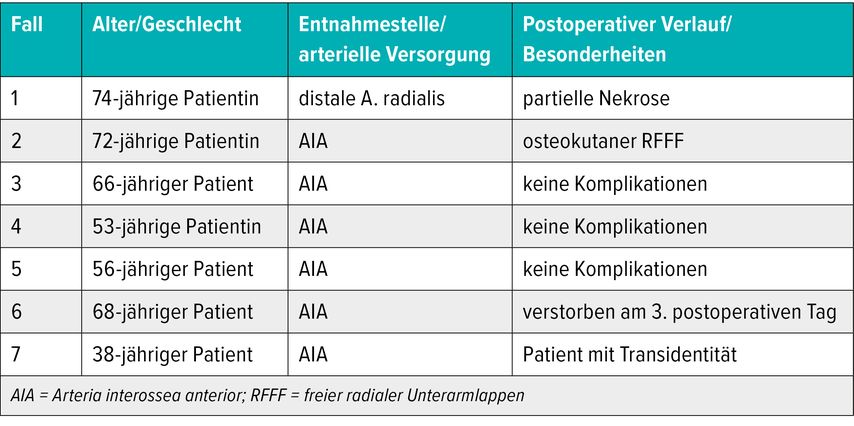
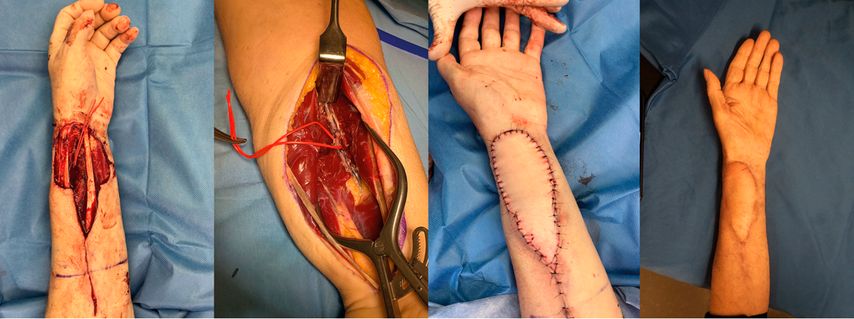
In unserer eigenen Fallserie von 2020 bis 2025 mit sieben Patient:innen wurde die SCIP-Radialis-Rochade erfolgreich angewendet. Beim ersten Fall unserer Serie erfolgte der Anschluss retrograd an den distalen Stumpf der A. radialis, so wie dies auch von allen Autoren in den vor unserer Serie publizierten Fallserien durchgeführt wurde. Dabei kam es zu einer partiellen Nekrose des Lappens. In den darauffolgenden Fällen führten wir die Anastomosierung des SCIP-Lappens standardmässig an die kalibertechnisch ideale Arteria und Vena interossea anterior durch, wodurch eine vollständige und bisher komplikationslose Einheilung erzielt werden konnte (Tab.1). Dies ist unseres Wissens bisher die erste Fallserie, wo die A. interossea anterior standardmässig als Anschlussgefäss erfolgreich genutzt wurde. Die Bilddokumentation zeigt eine ausserordentlich gute Konturanpassung und Narbenqualität (Abb.2).
Abb. 2: 52-jähriger Patient mit Tonsillenkarzinom (von links n. rechts): Hebedefekt nach Radialislappenentnahme, Anschluss des SCIP-Lappens an die Interossea-anterior-Gefässe und Langzeitresultat
Fazit
Die Rekonstruktion der Hebedefektstelle nach freiem oder gestieltem Radialislappen mit einem anderen freien Lappen stellt keine Routineindikation dar, kann jedoch bei adäquater Patient:innenauswahl einen relevanten funktionellen und ästhetischen Mehrwert erzielen. Der SCIP-Lappen stellt hierfür eine zuverlässige Rekonstruktionsoption mit geringer Spenderstellenmorbidität und minimal verlängerter Operationsdauer dar und sollte bei geeigneter Indikationsstellung frühzeitig in die operative Planung und Therapie integriert werden. Dies ist die erste publizierte Fallserie mit dieser innovativen Technik. Unser standardmässig etablierter Anschluss des SCIP-Lappens an die anterioren Interossealgefässe stellt einen klaren Unterschied zu bislang publizierten Vorgehensweisen dar und ermöglicht die sichere und attraktive Anwendung dieser Technik für einen breiteren Kreis rekonstruktiv tätiger Chirurgen.
Literatur:
1 Loeffelbein DJ et al.: Reduction of donor site morbidity of free radial forearm flaps: what level of evidence is available? Eplasty 2012; 12:e9 2 Jaquet Y et al.: Radial forearm free flap donor site morbidity: ulnar-based transposition flap vs split-thickness skin graft. Arch Otolaryngol Head Neck Surg 2012; 138(1): 38-43 3 Rieger UM et al.: Comparative study of the free microvascular groin flap: optimizing the donor site after free radial forearm flap phalloplasty. Urology 2016; 95: 192-6 4 Chang KP et al.: Alternative reconstruction of donor defect of free radial forearm flap in head and neck cancer. Scand J Plast Reconstr Surg Hand Surg 2010; 44(1): 31-6 5 Lee JK, Lee KT: Coverage of radial forearm free flap donor site defect using another free flap. Microsurgery 2023; 43(8): 775-81 6 Rieger UM et al.: Comparative Study of the Free Microvascular Groin Flap: Optimizing the Donor Site After Free Radial Forearm Flap Phalloplasty. Urology 2016;95: 192-6 7 Hughes KR et al.: The arterialised saphenous venous flow-through flap for managing the radial forearm free flap donor site. Microsurgery 2022; 42(4): 333-40 8 Wahrhin J, et al. Minimizing radial forearm flap donor site morbidity with a superficial circumflex iliac artery perforator flap: 20 cases experience. WSRM Congress Barcelona 2025, Poster Nr. 70.
Das könnte Sie auch interessieren:
Pre-pectoral breast reconstruction: PU versus ADM
In immediate pre-pectoral direct-to-implant breast reconstruction, the “interface” choice matters. In this cohort, polyurethane(PU)-coated implants used without acellular dermal matrices ...
Lebensqualität durch minimalinvasive funktionelle Gaumenrekonstruktion
Die funktionelle Rekonstruktion im Kopf-Hals-Bereich zählt zu den anspruchsvollsten Aufgaben moderner Chirurgie, da sie zentrale Lebensfunktionen unmittelbar betrifft. Wenn der weiche ...
Einblicke in die Geschichte des Botulinumtoxins
Die Geschichte der Entstehung des Botulinumtoxins ist bemerkenswert: Vom gefürchteten Lebensmittelgift entwickelte es sich zu einem etablierten, weltweit eingesetzten Arzneimittel mit ...