Neuropsychologische Langzeitfolgen nach FSME
Autor:
Dr. Vincent Böhm, MSc
Universitätsklinik für Neurologie
Kepler Universitätsklinikum
Johannes Kepler Universität Linz
Die Frühsommermeningoenzephalitis (FSME) nimmt in vielen Regionen Europas trotz verfügbarer Impfung wieder zu. Neben den bekannten neurologischen Komplikationen rücken zunehmend neuropsychologische Langzeitfolgen in den Fokus, die für Betroffene häufig alltagsrelevant sind. Aktuelle Studien deuten darauf hin, dass insbesondere auch jüngere Patientinnen und Patienten von diesen Einschränkungen betroffen sein können.
Keypoints
-
Neuropsychologische Langzeitfolgen werden von einer großen Zahl an FSME-Patienten angegeben.
-
Fatigue sowie Gedächtnis- und Konzentrationsstörungen gehören zu den häufigsten persistierenden Symptomen.
-
Auch junge und initial mild erkrankte Patientinnen und Patienten können relevant betroffen sein.
-
Es fehlen bislang standardisierte Erhebungsmethoden und strukturierte Rehabilitationskonzepte.
Epidemiologie und klinischer Verlauf
Die Frühsommermeningoenzephalitis ist eine durch Zecken übertragene virale Erkrankung und zählt mit jährlich über 3500 gemeldeten Fällen zu den häufigsten viralen Enzephalitiden in Europa.1,2 Das FSME-Virus gehört zur Gattung der Flaviviren. In Mitteleuropa erfolgt die Übertragung überwiegend durch Ixodes ricinus, wodurch das Erkrankungsrisiko dem saisonalen Aktivitätszyklus der Zecken folgt. Der Erkrankungsgipfel liegt in den warmen Monaten zwischen Mai und August, Infektionen sind jedoch ganzjährig möglich. Seit Einführung der europaweiten Surveillance durch das European Centre for Disease Prevention and Control (ECDC) im Jahr 2012 zeigt sich ein signifikanter Anstieg der FSME-Fallzahlen. Zwischen 2012 und 2020 wurden zusätzlich 130 Regionen neu als Endemiegebiete eingestuft, was einem Zuwachs von rund 30% innerhalb von acht Jahren entspricht.3
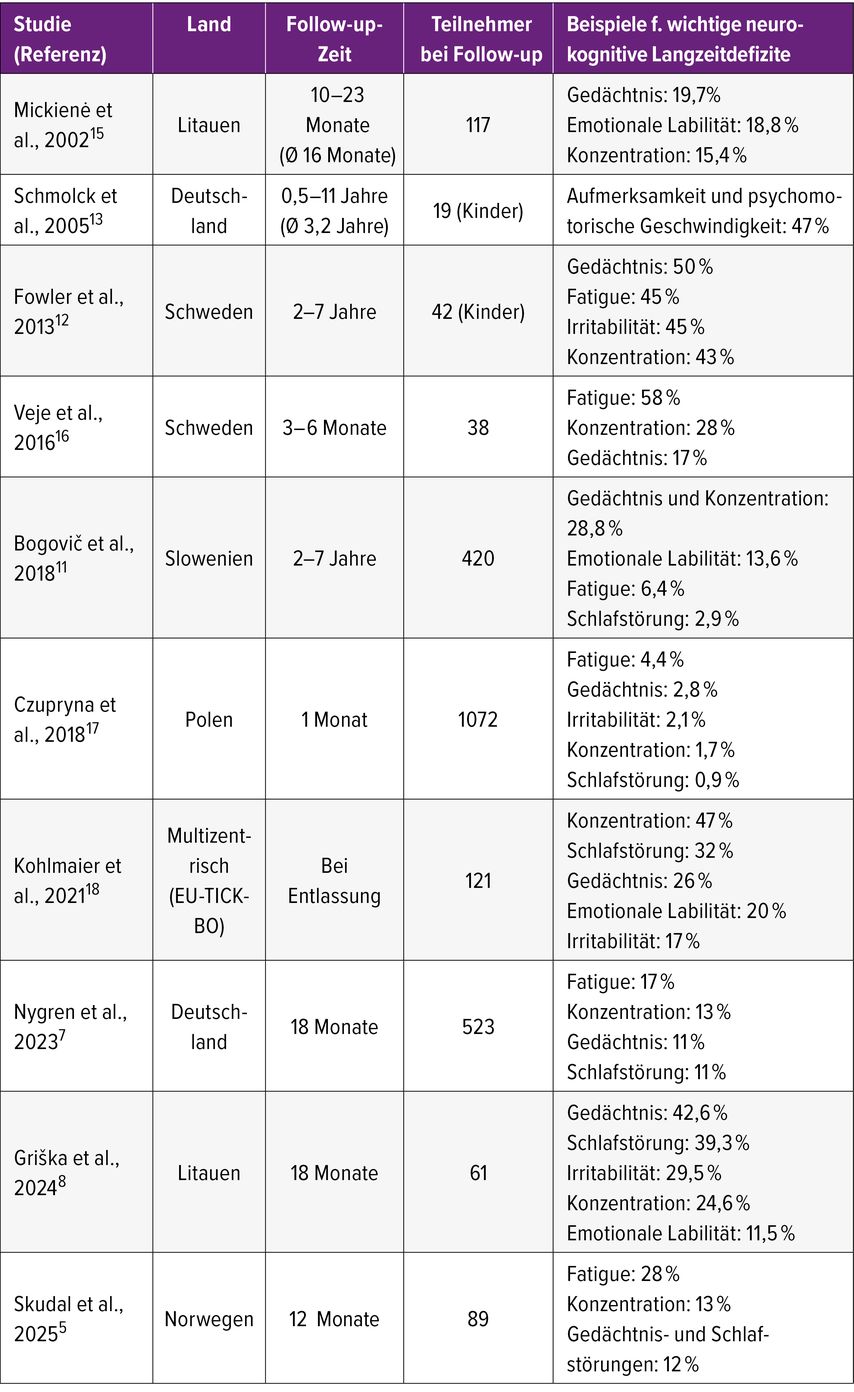
Tab. 1: Auswahl an Studien zur Übersicht über neurokognitive Langzeitfolgen (ohne Anspruch auf Vollständigkeit)
In Zentraleuropa dominiert der europäische Subtyp des FSME-Virus, der meist biphasisch verläuft. Nach einer initialen grippeähnlichen Phase entwickeln bis zu 70% der Infizierten nach Tagen bis Wochen eine neurologische Manifestation. Diese reicht von einer Meningitis über eine Meningoenzephalitis bis hin zu radikulären oder myelitischen Verlaufsformen. Am häufigsten tritt eine Meningoenzephalitis auf, wobei eine Beteiligung des Hirnparenchyms, insbesondere von Stammganglien und Kleinhirn, häufig ist. Klinisch zeigen sich Tremor, Ataxie, Gangunsicherheit, Dysphasie sowie gelegentlich epileptische Anfälle, Hirnnervenausfälle oder autonome Störungen. Je nach Befallsmuster können zentrale oder periphere Paresen auftreten. Die Mortalität liegt bei 1–2%. Höheres Alter, Komorbiditäten und männliches Geschlecht gelten als Risikofaktoren für schwere Verläufe und eine verzögerte Erholung.4–6
Neuropsychologische Langzeitfolgen
Während etwa 30–50% der Betroffenen langfristige neurologische Defizite entwickeln, ist der Anteil an Patientinnen und Patienten mit anhaltenden neuropsychologischen Beschwerden deutlich höher. In retrospektiven und prospektiven Studien werden hierfür Prävalenzen von bis zu 67% beschrieben. Zu den häufigsten Symptomen zählen Fatigue, Konzentrations- und Gedächtnisstörungen sowie Schlafstörungen.7,8 Die berichteten Häufigkeiten variieren jedoch erheblich, was auf unterschiedliche Studiendesigns, Nachbeobachtungszeiträume und Erhebungsmethoden zurückzuführen ist.9
Eine systematische Übersichtsarbeit von Sellner et al. identifizierte lediglich 15 geeignete Studien, die eine ausgeprägte methodische Heterogenität aufwiesen. Auffällig war, dass motorische Einschränkungen im Verlauf tendenziell abnahmen, während neuropsychologische Defizite – insbesondere Gedächtnis-, Konzentrations- und Schlafstörungen – im Zeitverlauf zunahmen und nach zwölf Monaten bei etwa 19–24% der Betroffenen persistierten.9
Die bislang größte deutsche Studie mit über 500 retrospektiv erfassten Patientinnen und Patienten bestätigte diese Beobachtungen. Gedächtnis- und Konzentrationsstörungen sowie Gangunsicherheit wurden am häufigsten berichtet. Die stärkste Symptomreduktion zeigte sich innerhalb der ersten zwei bis vier Monate, danach verlief die Erholung deutlich langsamer und flachte insbesondere nach 8 Monaten deutlich ab.7 Diese zeitliche Dynamik hat dementsprechend auch prognostische Bedeutung für die klinische Betreuung.
Eine norwegische Kohortenstudie belegte zudem die Alltagsrelevanz der Symptome: Über 38% der Betroffenen gaben nach zwölf Monaten weiterhin einschränkende Beschwerden an, insbesondere Fatigue (28%), Konzentrations- (13%) und Gedächtnisstörungen (12%).10 Mehr als 30% berichteten über eine reduzierte berufliche Leistungsfähigkeit; viele mussten ihre Arbeitszeit reduzieren oder den Arbeitsplatz wechseln.7
Objektivierbare Defizite und besondere Risikogruppen
Da Symptome wie Fatigue oder Konzentrationsstörungen auch in der Allgemeinbevölkerung häufig sind, wurden diese mit Kontrollkollektiven verglichen. Eine prospektive slowenische Studie zeigte, dass Gedächtnis- und Konzentrationsstörungen Jahre nach FSME signifikant häufiger auftraten als bei gesunden Kontrollen.11
Spannende objektivierbare neurokognitive Daten lieferte 2024 eine litauische Studie mit Anwendung der MATRICS Consensus Cognitive Battery. Dabei zeigten sich nach sechs Monaten Defizite in der Verarbeitungsgeschwindigkeit und Aufmerksamkeit sowie im verbalen und visuellen Lernen. Besonders auffällig war, dass jüngere Erwachsene im Alter von 18–39 Jahren in einzelnen kognitiven Domänen schlechter abschnitten als gleichaltrige Kontrollpersonen. Nach 18 Monaten normalisierten sich die objektiven Testergebnisse, subjektive Beschwerden persistierten jedoch weiterhin bei rund zwei Dritteln der Betroffenen.8
Auch Kinder können von relevanten Langzeitfolgen betroffen sein. Studien zeigen, dass bis zu 60% nach der Infektion über anhaltende Symptome berichten. Neuropsychologische Untersuchungen ergaben bei einem relevanten Anteil exekutive Funktionsstörungen, Aufmerksamkeitsdefizite und psychomotorische Verlangsamung.12,13
Fazit
Neuropsychologische Langzeitfolgen nach FSME sind häufig, klinisch relevant und betreffen nicht nur klassische Risikogruppen, sondern auch junge und initial mild erkrankte Patientinnen und Patienten. Die Auswirkungen auf Alltag, Arbeitsfähigkeit und Lebensqualität sind erheblich. Trotz zunehmender Evidenz bleibt die Studienlage heterogen. Standardisierte Erhebungsinstrumente sowie gezielte rehabilitative Konzepte sind dringend erforderlich, um die langfristige Versorgung dieser Patientengruppe nachhaltig zu verbessern.14
Literatur:
1 Polienko AE et al.: Tick-borne encephalitis virus subtypes: mono- and mixed infection in specific and non-specific ticks. Front Cell Infect Microbiol 2025; 15: 1568449 2 Tick-borne encephalitis – Annual Epidemiological Report for 2022; https://www.ecdc.europa.eu/en/publications-data/tick-borne-encephalitis-annual-epidemiological-report-2022 Date Accessed 12/22/2025 3 Van Heuverswyn J et al.: Spatiotemporal spread of tick-borne encephalitis in the EU/EEA, 2012 to 2020. Euro Surveill 2023; 28(11): 2200543 4 Worku DA: Tick-borne encephalitis (TBE): From tick to pathology. J Clin Med 2023; 12(21): 6859 5 Skudal H et al.: Tick-borne encephalitis in Norway: A cohort study of clinical course and health-related quality of life at three- and twelve-month follow-up. Eur J Clin Microbiol Infect Dis 2025; doi:10.1007/s10096-025-05341-z 6 Lindquist L, Vapalahti O: Tick-borne encephalitis. Lancet 2008; 371(9627): 1861-71 7 Nygren TM et al.: Recovery and sequelae in 523 adults and children with tick-borne encephalitis in Germany. Infection 2023; 51(5): 1503-11 8 Griška V et al.: Long-term neurological and neurocognitive impairments after tick-borne encephalitis in Lithuania – a prospective study. Infect Dis (Lond) 2024; 56(9): 732-42 9 Halsby K et al.: Clinical spectrum and dynamics of sequelae following tick-borne encephalitis virus infection: A systematic literature review. Open Forum Infect Dis 2025; 12(6): ofaf317 10 Skudal H et al.: Tick-borne encephalitis in Norway: A cohort study of clinical course and health-related quality of life at three- and twelve-month follow-up. Eur J Clin Microbiol Infect Dis 2025; doi:10.1007/s10096-025-05341-z 11 Bogovič P et al.: The long-term outcome of tick-borne encephalitis in Central Europe. Ticks Tick Borne Dis 2018; 9(2): 369-78 12 Fowler Å et al.: Tick-borne encephalitis carries a high risk of incomplete recovery in children. J Pediatr 2013; 163(2): 555-60 13 Schmolck H et al.: Neurologic, neuropsychologic, and electroencephalographic findings after European tick-borne encephalitis in children. J Child Neurol 2005; 20(6): 500-8 14 Halsby K et al.: Evaluating the need for standardised disease manifestation categories in patients infected with the tick-borne encephalitis virus: A Delphi panel. Ticks Tick Borne Dis 2025; 16(1): 102431 15 Mickiene A et al.: Tickborne encephalitis in an area of high endemicity in lithuania: disease severity and long-term prognosis. Clin Infect Dis 2002; 35(6): 650-8 16 Veje M et al.: Tick-borne encephalitis sequelae at long-term follow-up: a self-reported case-control study. Acta Neurol Scand 2016; 134(6): 434-41 17 Czupryna P et al.: Sequelae of tick-borne encephalitis in retrospective analysis of 1072 patients. Epidemiol Infect 2018; 146(13): 1663-70 18 Kohlmaier B et al.: Clinical characteristics of patients with tick-borne encephalitis (TBE): A European multicentre study from 2010 to 2017. Microorganisms 2021; 9(7): 1420
Das könnte Sie auch interessieren:
Whatʼs new in glioma: from molecular insights to clinical innovations
The landscape of glioma research has evolved over the past decade, bridging fundamental neurobiology with clinical applications. From spatial tumor architecture to AI-powered diagnostics ...
Parkinsonprävention durch Lebensstilmodifikation
Noch bevor die ersten motorischen Symptome der Parkinsonkrankheit auftreten, beginnt die Erkrankung auf biologischer Ebene. Auch wenn bislang keine pharmakologische Neuroprotektion oder ...
Pharmakologische und neuromodulatorische Behandlungen des Clusterkopfschmerzes
Die Behandlung des chronischen Clusterkopfschmerzes steht noch heute vor großen Herausforderungen. Am 19. European Headache Congress (EHC) 2025 präsentierte Dr. Anja Petersen, ...