State of the Art: Diagnose und Behandlung bipolarer Störungen
Bericht:
Felix Schmidtner
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Derzeit wird die S3-Leitlinie zur Behandlung bipolarer Störungen überarbeitet, sie soll 2026 in Form einer neuen Living-Guideline erscheinen. Beim Kongress der Deutschen Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN) gaben Prof. Dr. Michael Bauer und Prof. Dr. Martin Schäfer, die führend an der Koordinierung der Leitlinie beteiligt sind, einen Überblick über das Krankheitsbild und die derzeitigen Behandlungsoptionen.
Die bipolare Störung gehört zu einem der häufigsten psychiatrischen Krankheitsbilder. Sie geht mit einem hohen Leidensdruck für die Betroffenen einher und ist eine der häufigsten Ursachen für funktionelle Einschränkungen, insbesondere Frühberentung.1 Viele Patient:innen haben Probleme in persönlichen Beziehungen (80%), im Schul- und Arbeitskontext (73%), zeigen Suchtverhalten oder Substanzmissbrauch (72%), haben Schwierigkeiten mit den persönlichen Finanzen (55%) oder körperliche Gesundheitsprobleme (46%).2 Zudem geht die bipolare Störung mit dem höchsten Suizidrisiko innerhalb der psychiatrischen Erkrankungen einher: Bis zu 50% der Betroffenen unternehmen im Laufe der Erkrankung einen Suizidversuch, 5% der Todesfälle bei erkrankten Frauen und knapp 10% bei erkrankten Männern sind auf Suizide zurückzuführen – im Vergleich zur Allgemeinbevölkerung ist die Suizidrate um bis zu 15–30-fach erhöht.3–7
Es ist daher elementar, dass Patient:innen früh und richtig diagnostiziert werden – schließlich unterscheidet sich die Behandlung einer bipolaren Störung von der Behandlung einer unipolaren Depression. Prof. Dr. Martin Schäfer von den Evangelischen Kliniken Essen-Mitte gab beim Kongress der Deutschen Gesellschaft für Psychiatrie, Psychosomatik und Nervenheilkunde (DGPPN) einen Überblick über die Diagnostik der bipolaren Störung, bevor Prof. Dr. med. Dr. rer. nat Michael Bauer von der Universitätsklinik Dresden sich den Besonderheiten der Behandlung der bipolaren Störung widmete.
Fakten zu bipolaren Störungen
Die bipolaren Störungen werden in die Bipolar-I- und die Bipolar-II-Erkrankung unterschieden. Das Erkrankungsalter für die Bipolar-I-Störung liegt im Durchschnitt bei 18 Jahren, bei der Bipolar-II-Störung mit hypomanen Episoden bei 23 Jahren.8 Das Auftreten der ersten Episode ist zwar prinzipiell in jedem Alter möglich, die meisten Patient:innen (45%) weisen aber einen frühen Beginn mit 17 Jahren auf.9,10 Der zweite Peak für einen Erkrankungsbeginn liegt bei 26 Jahren und der dritte Peak bei 42 Jahren.9,10 Durch den frühen Beginn in der Transition ergeben sich Herausforderungen für die Früherkennung.11,12 Symptome verschwimmen oder können verwechselt werden bspw. mit jenen einer ADHS oder einer agitierten Depression. Die Lebenszeitprävalenz für bipolare Störungen beträgt 1,5% (1,1–2,0). Bipolar-I-Störungen kommen etwas häufiger vor als Bipolar-II-Störungen (1,0% [0,7–1,4] vs. 0,61% [0,4–1,0]). Zudem gibt es bipolare Spektrumstörungen mit einer Lebenszeitprävalenz von 3–5%. Frauen sind etwas häufiger betroffen als Männer (1,84 [1,8–1,88) vs. 1,32 [1,29–1,36]).13–15 Die Zeit bis zur Stellung der korrekten Diagnose beträgt im Durchschnitt 5–10 Jahre. 50% der Patient:innen bleiben nach der ersten Phase unbehandelt. Selbst 10 Jahre nach Krankheitsbeginn werden viele Betroffene noch unspezifisch behandelt.3,5,8
Diagnose der bipolaren Störungen
Die adäquate und frühzeitige Diagnosestellung ist daher von elementarer Bedeutung, um frühzeitig spezifische Therapien einzuleiten, direkte und indirekte Krankheitsfolgen zu reduzieren und die Suizidrate zu verringern.16 „Wir müssen daran denken, wenn wir die bipolare Störung der Patient:innen nicht spezifisch behandeln, bekommen sie die falsche Therapie“, erinnert Prof. Dr. Martin Schäfer. Das Vorliegen einer Manie oder Hypomanie ist für die Diagnose obligatorisch. Laut DSM-V und ICD-11 ist eine Hypomanie definiert als eine klare Periode andauernder abnormal gehobener Stimmung mit zusätzlich gehobenem Energieniveau und Aktivitäten für mindestens eine Woche. Dies kann verbunden sein mit erhöhter Sprach- und Denkgeschwindigkeit, übertriebenem Selbstbewusstsein, reduziertem Schlafbedürfnis, Logorrhö, Enthemmung, Egozentrik und Rücksichtslosigkeit. Zudem können Manien mit psychotischen Symptomen (bei bis zu 75%) einhergehen. Die Stimmungsveränderungen können dabei sehr labil sein und von äußeren Triggern abhängig sein. Bei der Hypomanie können – bis auf Wahn und Halluzinationen – dieselben Symptome auftreten wie bei einer Manie, wodurch die Hypomanie schwieriger zu erkennen ist. „Die meisten Patient:innen wissen gar nicht, was eine Hypomanie ist. Womöglich denkt sich ein Patient: „Da ging es mir wenigstens gut nach der depressiven Phase“, erzählt Schäfer. Die Hypomanie-Checkliste nach Jules Angst kann hier eine Abhilfe schaffen (Abb. 1).17 Bei einem Verdacht empfiehlt Schäfer, diese Checkliste gemeinsam mit dem Patienten sowie den Angehörigen durchzugehen. Die Depression als solche unterscheidet sich in der Symptomatik nicht von einer unipolaren Depression. Hinweise auf eine bipolare Depression können aber ein schnelles Erkranken und ein besonders schnelles Ansprechen auf eine Therapie sein. Zudem können Appetitsteigerung, psychotische Symptome und ein Gefühl, „neben sich zu stehen“, auftreten.
Abb. 1: Bei Verdacht auf Hypomanie empfielt es sich, die Checkliste mit dem Patienten und seinen Angehörigen durchzugehen (nach Jules Angst 2005)17
Darüber hinaus gibt es die Bipolar-Spektrum-Störungen, die mit bipolaren Stimmungsänderungen infolge eines Substanzkonsums einer medikamentösen Therapie oder medizinischen Erkrankung auftreten. Um eine solche zu diagnostizieren, muss im Rahmen medizinischer Untersuchungen die Störung klar auf einen medizinischen Faktor zurückführbar sein. Für die Behandlungsplanung ist zudem die Identifikation des bipolaren Subtyps wichtig. Neben der Unterscheidung in eine Bipolar-II- und eine Bipolar-I-Störung können folgende Subtypen ausgemacht werden:
-
Bipolar mit Angst und Panikattacken
-
Bipolar mit gemischten Symptomen
-
Bipolar mit psychotischen Episoden
-
Bipolare Schwankungen im Rahmen von Schwangerschaft und Geburt
-
Saisonale bipolare Syndrome (ca. 15–25%)
-
Unipolare Manie
-
Bipolar mit „rapid cycling“ oder „ultra rapid cycling“
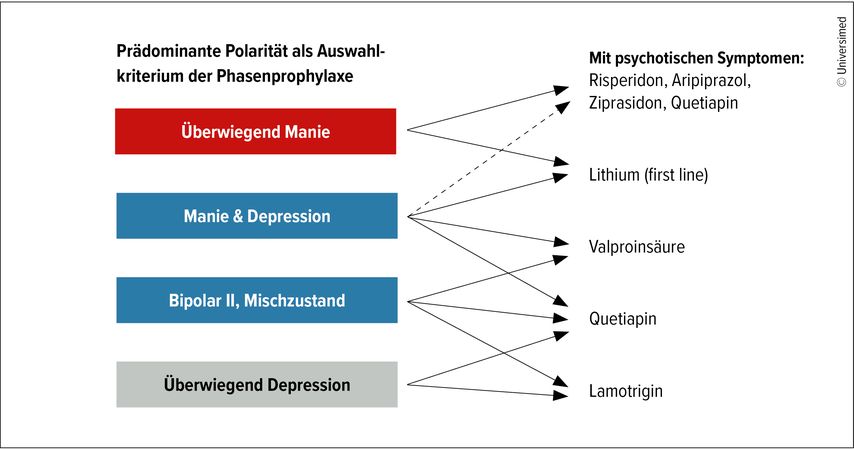
Je nach Polarität eignen sich für die Behandlung verschiedene Medikamente für die Phasenprophylaxe (Abb. 2).36
Abb. 2: Je nach Polarität der Erkrankung sind verschiedene Medikamente zur Phasenprophylaxe empfohlen, wie diese Übersicht veranschaulicht (nach Schäfer M et al. 2023)36
Differenzialdiagnose
Bei der Diagnose einer bipolaren Störung muss klar gegen andere psychische Erkrankungen (u.a. unipolare Depression, Borderline-Persönlichkeitsstörung, ADHS, Schizophrenie), somatische Erkrankungen (u.a. Schilddrüsenerkrankungen, Epilepsie, Frontalhirntumoren) und pharmakologische Ursachen (u.a. Hormonpräparate, Antihypertensiva, Psychostimulanzien) abgegrenzt werden. Insbesondere im Alter der Transition kann hier die Symptomatik verschwimmen. Wie lassen sich bipolare Störungen von Erkrankungen ähnlicher Symptomatik unterscheiden?
Die Borderline-Persönlichkeitsstörung beginnt beispielsweise in ähnlichem Alter. „Hier sehen wir aber eine emotionale Instabilität und keinen phasenartigen Verlauf“, erklärt Schäfer. Schwierig kann es aber sein, wenn Patient:innen bereits in jungem Alter eine Ultra-Rapid-Cycling-Symptomatik haben. „Dann ist der Patient so hin- und hergerissen von der Stimmung, dass er keine stabilen Phasen kennt, was dann mal schlecht von einer Borderline-Störung zu trennen ist“, meint Schäfer. Ansonsten unterscheiden sich beide Erkrankungen bezüglich der Suizidalität und des selbstverletzenden Verhaltens. Suizidversuche sind bei beiden Erkrankungen zwar häufig, bipolar Erkrankte kennen aber keine appelativen Suizidversuche und zeigen auch nicht die typischen Selbstverletzungen.
Der Substanzmissbrauch als Ursache muss ebenso ausgeschlossen werden. Kokain, synthetische, Drogen, aber auch Cannabis und synthetische Opiate wie Oxycodon, das auch massiv antriebssteigernd ist, können manisch wirkende Symptome auslösen. Liegen keine Komorbiditäten vor, sollten diese Symptome jedoch nach einem Entzug verschwinden.
Für die schizoaffektive Störung sind alleinstehende psychotische Symptome kombiniert mit Ich-Störungen Voraussetzung, bei der bipolaren Störung liegen die psychotischen Symptome vorrangig während manischer Phasen vor.
Während einer ADHS tritt im Gegensatz zur bipolaren Störung keine Hypersexualität auf, keine psychotischen Symptome, kein phasenhafter Verlauf und zudem ist der Beginn klassischerweise bereits im Grundschulalter.
Komorbiditäten
Daneben gibt es aber zahlreiche Komorbiditäten bei Patient:innen mit bipolarer Störung. 65% haben eine komorbide Störung, 50% sogar zwei oder mehr. Das können Angsterkrankungen, Suchterkrankungen, posttraumatische Belastungsstörungen, Zwangsstörungen, ADHS, Essstörungen oder Tourette sein. Im Falle von Komorbiditäten heißt das für die Patient:innen: schlechterer Verlauf, schlechteres Ansprechen auf Lithiumtherapie und höhere Suizidrate.
Beim Vorliegen einer komorbiden ADHS empfiehlt es sich, zuerst Stimmungsstabilisierer zu geben und danach ADHS-Medikamente. Methylphenidat kann ohne erhöhtes Manierisiko gut gegeben werden. Atomoxetin ebenso, für Letzteres gibt es aber weniger Daten. Ohne den Einsatz von Mood-Stabilizern ist das Manierisiko 6,7-fach erhöht, wie eine schwedische Studie zeigt.18 Bupropion ist zudem ein Antidepressivum, das gut bei der bipolaren Störung, aber auch bei der ADHS gegeben werden kann. Bei der Anwendung von Amphetaminen besteht aber erhöhtes Risiko für Psychosen oder die Induktion von Manien.
Darüber hinaus werden auch Konversionen von unipolarer Depression und ADHS zu bipolarer Störung beobachtet. Nach 10 Jahren konvertieren 12,9% der Patient:innen mit unipolarer Depression zu bipolarer Störung,19 Ratheesh et al. (2017) beschreiben eine Gesamtkonversionsrate in 12–18 Jahren von 22,5%.20 De Pablo et al. 2025 analysierten in einer aktuellen Metaanalyse 16 Studien mit 391043 ADHS-Patient:innen. Hier beschrieben die Autoren ein Auftreten psychotischer Symptome bei 2,76% der Patient:innen und das Auftreten einer bipolaren Störung bei 3,72%.21
Spezifische Therapie der bipolaren Störung
„Bei der derzeitigen Therapie der bipolaren Störung steht die Pharmakotherapie im Vordergrund“, eröffnet Prof. Dr. med. Dr. rer. nat. Michael Bauer von der Technischen Universität Dresden seinen Vortrag. Diese bildet eine zentrale Säule, die mit psychotherapeutischen und sozialen Maßnahmen sowie Lebensstilinterventionen unter Einbindung der Angehörigen ergänzt werden sollte.
Phasenprophylaxe
Bei der Langezeitbehandlung der bipolaren Störung nimmt die Phasenprophylaxe eine zentrale Rolle ein. Hierfür ist Lithium immer noch Goldstandard in allen internationalen Leitlinien, so Bauer.22–24 Es gibt zwar eine Reihe von geeigneten Substanzen, in der S3-Leitlinie ist Lithium aber weiterhin das einzige Medikament mit einer A-Empfehlung.25 Für die anderen Substanzen ist entweder die Evidenz geringer oder es gibt andere Nachteile. Nun ist Lithium bereits lange am Markt und es ranken sich einige Mythen darum. Woher kommt die Evidenz für die Substanz und was muss bei der Anwendung beachtet werden? Placebokontrollierte Langzeitstudien zeigten eine signifikante Reduktion von manischen und depressiven Phasen unter Lithium.26 Die Wirksamkeit ist in sieben placebokontrollierten Langzeitstudien sehr gut belegt und in 8 von 9 Studien war Lithium Vergleichssubstanzen überlegen. Unter Lithium reduzierten sich zudem die Suizidraten im Vergleich zu anderen Stimmungsstabilisierern.27 Spannenderweise werden laufend neue Effekte von Lithium in der Literatur beschrieben, wie beispielsweise die Studien zu neuroprotektiven Eigenschaften von Lithium bzw. dem Mangel an Lithium im Zusammenhang mit der Alzheimerkrankheit.28
Mittlerweile ist auch bekannt, dass Lithium dosisabhängig unterschiedliche Wirkungen entfalten kann. In der Hochdosierung von 1,0–1,2mmol/l entfaltet Lithium antiaggressive und antimanische Wirkungen, in der therapeutischen Standarddosierung von 0,6–0,8mmol/l wirkt es prophylaktisch und augmentativ, in der niedrigen Dosierung von 0,2–0,6mmol/l neuroprotektiv.29 Im Bereich von Mikrodosen bzw. Spurendosierung reduziert Lithium auch Demenz- und Suizidraten. Wichtig ist zudem, dass das Auftreten von Nebenwirkungen ebenso stark dosisabhängig ist. Die Serumspiegelkontrolle ist daher elementar. Wenn Patient:innen Lithium schlecht vertragen, kann unter Umständen aber mit einer niedrigeren Dosis immer noch ein phasenprophylaktischer Effekt erreicht werden. Ein Mythos zu Lithium ist auch der Wirksamkeitsverlust nach dem Absetzen der Lithiumtherapie. Nach heutigem Kenntnisstand ist das aber ein seltenes Phänomen, das bei weniger als 20% der Behandelten auftritt.30
Im Folgenden soll dennoch eine kurze Übersicht über Alternativen zu Lithium gegeben werden, wenn eine Therapie mit Lithium nicht wirksam oder möglich ist:
-
Lamotrigin ist zur Rezidivprophylaxe indiziert, wenn Lithum nicht wirksam oder möglich ist. Nachteile von Lamotrigin sind, dass es Manien nur mäßig verhindert, sondern eher Depressionen und es langsam eindosiert werden muss. Zudem können unter der Behandlung mit Lamotrigin seltene, schwerwiegende Nebenwirkungen auftauchen, die aber gut zu erkennen sind.
-
Valproat spielte früher eine größere Rolle. Mittlerweile wurde von der EMA die Indikation zur Rückfallprophylaxe zurückgenommen. Die Hauptindikation ist derzeit die akute Manie. Bei Frauen im gebährfähigen Alter ist es kontraindiziert und nur unter Einführung eines „Schwangerschaftsverhütungsprogramms“ erlaubt.
-
Die andere große Gruppe an Medikamenten, die für die Langzeitbehandlung zugelassen ist, sind Atypika wie Quetiapin. In Vergleichsstudien war Lithium zwar weiterhin überlegen,31 doch sollte Lithium nicht vertragen werden, stellen diese Medikamente eine geeignete Alternative dar.
Monitoring und Verträglichkeit der Lithiumbehandlung
Bei der Behandlung mit Lithium ist ein Monitoring der Blutwerte und Nebenwirkungen essenziell. Behandelnde Ärzte sollten Patient:innen regelmäßig, am besten einmal im Jahr, über die möglichen Risiken und Risikofaktoren (Fieber, Schwitzen, Ibuprofeneinnahme) für Intoxikation aufklären. Nebenwirkungen, die unter Lithiumbehandlung auftauchen können, sind Tremor, Polyurie, Gewichtszunahme, Hypothyreose und das erhöhte Risiko für eine Niereninsuffizienz. Gerade Letzteres sollte mit einer Kontrolle der Nierenwerte 4–6-mal pro Jahr im Auge behalten werden. Bei Patient:innen über 60 Jahre sowie bei einem raschen Abfall der eGFR-Werte, sollte die Frequenz erhöht werden. Zudem sollte der Zielspiegel von 0,6–0,8mmol/l beachtet werden, um renale Nebenwirkungen zu verhindern.32 Darüber hinaus ist die Behandlung anderer somatischer Erkrankungen wie Hypertonie, Diabetes und Nikotinabusus, die sich ebenso negativ auf die Nieren auswirken, geboten. Sollten sich die Nierenwerte stark verschlechtern, ist eine Konsultation mit einem Nephrologen geboten, um gemeinsam zu entscheiden. In einer dänischen Studie von Hoekstra et al. 2022 zeigte sich ein „point of no return“ bei einem eGFR-Wert von etwa 30.33 „Das heißt: Bis 30 haben Sie eine gute Chance, dass sich die Niere bei Ihren Patient:innen nach dem Absetzen wieder erholt. Wer den Wert von 30 erreicht und eher darunter ist, bei dem wird es unwahrscheinlich“, so Bauer. Wobei er anmerkt, dass in der Praxis womöglich bereits schon früher ein Einlenken geboten ist, schließlich handelt es sich bei einem eGFR-Wert von 30 bereits um eine CKD4. Dass das Auftreten von renalen Nebenwirkungen dosisabhängig ist, hat auch eine aktuelle isländische Kohortenstudie gezeigt, mit niedrigeren Dosen steigt also die Wahrscheinlichkeit für nierenkrankheitsfreie Zeit.34
Akutbehandlung der Manie und Depression
Für die Behandlung der akuten Manie gibt es eine Reihe von Substanzen, die angewandt werden können. In der S3-Leitlinie gibt es für 13 Substanzen eine B-Empfehlung.25 Lediglich für die Behandlung mit Gabapentin, Lamotrigin und Topiramat gibt es für diese Indikation keine Belege.
Die Depression stellt die Hauptlast der Erkrankung für die Patient:innen dar.34 Im Durchschnitt verbringen diese dreimal so viel Zeit in der Depression als in der Manie. Zudem sind häufig Patient:innen therapieresistent. Hier können in erster Linie Medikamente der Substanzgruppen Antipsychotika, Antidepressiva und Lamotrigin eingesetzt werden. Die beste Effizienz hat laut aktuellem Kenntnisstand hier Quetiapin, was sich auch in der S3-Leitlinie widerspiegelt. Generell ist bei der Anwendung von Antidepressiva das Switch-Risiko zu beachten. Antidepressiva sollten daher bei bipolaren Patient:innen nur in der akuten Depression eingesetzt werden und wenn gleichzeitig eine antimanische Substanz gegeben wird.
Behandlungsoptimierung
Zur Optimierung der Behandlung empfiehlt Bauer eine Reihe von Maßnahmen. „Denken Sie daran, die Compliance und den Serumspiegel zu prüfen – keine Substanz kann wirken, wenn sie nicht ausreichend eingenommen wird“, erinnert Bauer. Bei Patient:innen, bei denen eine Monoprophylaxe trotz ausreichender Dosierung nicht ausreichend wirksam ist, empfiehlt er den Einsatz von Zweifach- oder Dreifachkombinationen zur Phasenprophylaxe. Darüber hinaus ist der Nutzen von psychoedukativen und psychotherapeutischen Maßnahmen für die Behandlung bipolarer Störungen gut belegt. So gibt es empirische Evidenz zur Anwendung von kognitiver Verhaltenstherapie (KVT), interpersoneller und sozialer Rhythmustherapie (IPSRT) und familienfokussierter Therapie (FFT). Nach dem biopsychosozialen und Lebensstilmodell (BPSL) sollte die Behandlung alle Sphären der biologischen, der psychologischen und der sozialen Ebene und den Bereich des Lebensstils fokussieren. Schließlich führt das Krankheitsbild oft auch zu einem ungesunden Lebensstil der Betroffenen, was sich in einem höheren Risiko für kardiovaskuläre Krankheiten, Diabetes mellitus und Adipositas widerspiegelt, womit auch wiederum das Risiko für Nierenerkrankungen steigt. Marion Leboyer bezeichnet die bipolare Störung daher auch als Multisystemerkrankung.35 Eine erfolgreiche Behandlung sollte demnach sowohl den Leidensdruck verringern als auch die Lebenserwartung steigern.
Quelle:
Vorträge beim DGPPN-Kongress von Prof. Dr. Martin Schäfer und Prof. Dr. Michael Bauer am 26.11.2025 in Berlin
Literatur:
1 GBD 2019 Mental Disorders Collaboraters: Global, regional, and national burden of 12 mental disorders in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet Psychiatry 2022; 9(2): 137-50 2 Hirschfeld RMA: Perceptions and impact of bipolar disorder: how far have we really come? Results of the national depressive and manic-depressive association 2000 survey of individuals with bipolar disorder. J Clin Psychiatry 2003; 64(2): 161-74 3 Woods SW: The economic burden of bipolar disease. J Clin Psychiatry 2000:61(Suppl 13): 38-41 4 Crump C et al.: Comorbidities and mortality in bipolar disorder: a Swedish national cohort study. JAMA Psychiatry 2013; 70(9): 931-9 5 Khan A et al.: Comparative mortality risk in adult patients with schizophrenia, depression, bipolar disorder, anxiety disorders, and attention-deficit/hyperactivity disorder participating in psychopharmacology clinical trials. JAMA Psychiatry 2013; 70(10): 1091-9 6 Plans L et al.: Association between completed suicide and bipolar disorder: A systematic review of the literature. J Affect Disord 2019: 242: 111-22 7 Carvalho AF et al.: Bipolar Disorder. Reply. N Engl J Med 2020; 383(14): 1398 8 Goodwin FK, Jamison KR: Manic-depressive illness: Bipolar disorders and recurrent depression. New York, Oxford University Press 2007 9 Bolton et al.: Bipolar Disord 2021; 23(4): 341-56 10 Olivia et al.: Bipolar disorders: an update on critical aspects. Lancet Reg Health Eur 2024; 48: 101135 11 Leopol K et al.: Risk constellations prior to the development of bipolar disorders: Rationale of a new risk assessment tool. J Affect Disord 2012; 136(3): 1000-10 12 Meier SM et al.: Attention-deficit hyperactivity disorder and anxiety disorders as precursors of bipolar disorder onset in adulthood. Br J Psychiatry 2018; 213(3): 555-60 13 Pedersen CB et al.: A comprehensive nationwide study of the incidence rate and lifetime risk for treated mental disorders. JAMA Psychiatry 2014; 71(5): 573-81 14 Jacobi F et al.: Psychische Störungen in der Allgemeinbevölkerung. Nervenarzt 2014; 85: 77-87 15 Bauer et al.: Bipolare Störungen. In: Vorderholzer et al. (Hrsg.): Therapie psychischer Erkrankungen 2024 16 Schäfer, M, Correll CU: Diagnostik und Früherkennung bipolarer Störungen. Nervenarzt 2020; 91: 207-15 17 Angst J et al.: The HCL-32: towards a self-assessment tool for hypomanic symptoms in outpatients. J Affect Disord 2005; 88(2): 217-33 18 Viktorin A et al.: The risk of treatment-emergent mania with methylphenidate in bipolar disorder. Am J Psychiatry. 2017; 174(4): 341-48 19 Kessing LV et al.: Rate and predictors of conversion from unipolar to bipolar disorder: A systematic review and meta-analysis. Bipolar Disord 2017; 19(5): 324-35 20 Ratheesh A et al.: A systematic review and meta-analysis of prospective transition from major depression to bipolar disorder. Acta Psychiatr Scand 2017; 135(4): 273-84 21 De Pablo G et al.: Occurrence of psychosis and bipolar disorder in individuals with Attention-Deficit/Hyperactivity disorder treated with stimulants: A systematic review and meta-analysis. JAMA Psychiatry. 2025; 82(11): 1103-12 22 Yatham LN et al.: Canadian Network for Mood and Anxiety Treatments (CANMAT) and International Society for Bipolar Disorders (ISBD) 2018 guidelines for the management of patients with bipolar disorder. Bipolar Disord 2018; 20(2): 97-170 23 Grunze H et al.: The World Federation of Societies of Biological Psychiatry (WFSBP) Guidelines for the biological treatment of bipolar disorders: Acute and long-term treatment of mixed states in bipolar disorder. World J Biol Psychiatry 2018; 19(1): 2-58 24 Hirschfeld RMA et al.: Practice guideline for the treatment of patients with bipolar disorder. Second Edition. American Psychiatry Edition. 1-82 25 DGBS e.V. und DGPPN e.V.: S3-Leitlinie zur Diagnostik und Therapie Bipolarer Störungen. Langversion 2.1, letzte Anpassung Mai 2020 26 Severus E et al.: Lithium for prevention of mood episodes in bipolar disorders: systematic review and meta-analysis. Int J Bipolar Disord 2014: 2: 15 27 Tondo L et al.: Prevention of suicidal behavior with lithium treatment in patients with recurrent mood disorders. Int J Bipolar Disord 2024; 12(1): 6 28 Aron L et al.: Lithium deficiency and the onset of Alzheimer’s disease. Nature 2025; 645(8081): 712-21 29 Strawbridge R et al.: Lithium: how low can you go? Int J Bipolar Disord 2024; 12(1): 4 30 Kupka R et al.: Lithium-discontinuation-induced treatment refractoriness revisited. Int J Bipolar Disord 2024; 12(1): 17 31 Berk M et al.: Quetiapine v. lithium in the maintenance phase following a first episode of mania: randomised controlled trial. Br J Psychiatry 2017; 210(6): 413-21 32 Gitlin M et al.: Key questions on the long term renal effects of lithium: a review of pertinent data. Int J Bipolar Disord 2023; 11(1): 35 33 Hoekstra R et al.: Renal function after withdrawal of lithium. Bipolar Disord 2022; 24(6): 667-70 34 Judd LL et al.: The long-term natural history of the weekly symptomatic status of bipolar I disorder. Arch Gen Psychiatry 2002; 59(6): 530-7 35 Leboyer M et al.: Bipolar disorder: new perspectives in health care and prevention. J Clin Psychiatry 2010; 71(12): 1689-95 36 Schäfer M et al.: Moderne Therapie bipolarer Störungen. InFo Neurologie 2023; 25: 40-9
Das könnte Sie auch interessieren:
Im Gespräch mit Primar Prof. Dr. Alex Hofer über die Zukunft der Schizophreniebehandlung
Univ.-Prof. Dr. Alex Hofer arbeitet bereits seit 30 Jahren mit Schizo-phreniepatient:innen. Ihn fasziniert, welche positive Einstellung zum Leben viele Patient:innen – trotz Stigma und ...
Entwicklung der Suizidraten bei Kindern, Jugendlichen und jungen Erwachsenenin der Schweiz
Die Suizidraten bei männlichen Jugendlichen und jungen Erwachsenen sanken in den 1980er- und 1990er-Jahren und stagnieren seither bei den Jugendlichen von 10–17 Jahren, während sie bei ...
Künstliche Intelligenz in der Psychotherapie: ethische Herausforderungen und praktische Konsequenzen
Künstliche Intelligenz (KI) verändert die psychotherapeutische Praxis. Sie kann Zugang und Effizienz verbessern, birgt für Fachkreise jedoch die Herausforderung, die eigene Profession ...