Alternative und sequenzielle Migräneprophylaxen im Fokus
Bericht:
Dipl.-Ing. Dr. Manuel Spalt-Zoidl
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Für Migränepatient:innen, die nicht auf gegen das „calcitonin gene-related peptide“ gerichtete monoklonale Antikörper (Anti-CGRP-mAbs) ansprechen, sind alternative Behandlungen und sequenzielle Therapiestrategien dringend erforderlich. Am 19. European Headache Congress 2025 präsentierten führende Expert:innen interessante Erkenntnisse zu entsprechenden Ansätzen.
Keypoints
-
Atogepant kann trotz Therapieversagen mit oder Unverträglichkeit von Anti-CGRP-mAbs Wirksamkeit in der Migräne-prophylaxe zeigen.
-
Eine Behandlungsumstellung von OnabotulinumtoxinA auf Erenumab oder umgekehrt kann in einem von vier Patient:innen zu einem mindestens 30-prozentigen Ansprechen führen.
-
Die Wirksamkeit und die Verträglichkeit von Ubrogepant in klinischen Studien scheinen durch die kombinierte Anwendung mit Anti-CGRP-mAbs nicht signifikant beeinflusst zu werden.
Atogepant nach Versagen einer Anti-CGRP-Migräneprophylaxe
Anti-CGRP-mAbs haben die Migräneprophylaxe aufgrund ihres Wirksamkeits- und Verträglichkeitsprofils grundlegend verändert.1 Evidenz aus klinischen Studien und dem Praxisalltag suggeriert, dass bis zu zwei von drei Migränepatient:innen eine mindestens 50-prozentige Reduktion ihrer monatlichen Migränetage erreichen können.2–6 Umgekehrt bedeutet dies jedoch, dass ein Drittel der Patient:innen nicht ausreichend auf monoklonale Anti-CGRP-Antikörper anspricht.
Um die Wirksamkeit und Verträglichkeit von Atogepant, einem oralen CGRP-Antagonisten, bei Menschen mit Migräne, die auf Anti-CGRP-mAbs nicht oder unzureichend angesprochen hatten, zu beurteilen, führten Muñoz-Vendrell A et al. eine retrospektive Auswertung klinischer Daten aus 17 spanischen Kopfschmerzzentren durch.7
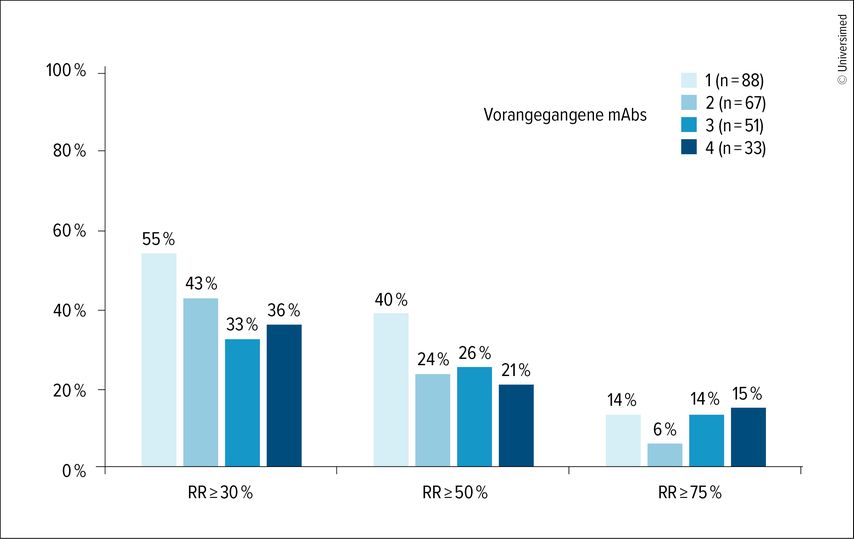
Die Analyse umfasste 252 Patient:innen, wobei 39,7% auf einen, 27,0% auf zwei, 20,2% auf drei und 13,1% auf vier vorangegangene Antikörpertherapien nicht angesprochen hatten.7 Insgesamt führte die Behandlung mit Atogepant zu einer medianen Reduktion der monatlichen Migränetage um 3,81 (95% CI: 5,07–2,54; p<0,001) nach drei und 5,08 (95% CI: 7,09–3,07; p<0,001) nach sechs Monaten gegenüber Baseline. Patient:innen, die auf mindestens zwei Anti-CGRP-mAbs nicht angesprochen hatten, erfuhren durch Atogepant einen signifikant geringeren Nutzen als Migränepatient:innen, bei denen nur ein Antikörper versagte (–7,44 vs. –2,99 monatliche Migränetage nach sechs Monaten; p=0,026). Während 40% der Patient:innen eine Ansprechrate von ≥50% nach einem Anti-CGRP-mAb erreichten, konnte dies nur etwa ein Viertel der Personen nach mindestens zwei Antikörpern verzeichnen (Abb. 1).7 Muñoz-Vendrell A et al. zeigten außerdem, dass eine vorangegangene nicht wirksame Antikörpertherapie mit einer 21% geringeren Wahrscheinlichkeit assoziiert ist, eine 50-prozentige Ansprechrate zu erreichen (relatives Risiko: 0,79; 95% CI: 0,65–0,97).7
Abb. 1: Ansprechraten von Atogepant in Abhängigkeit von der Anzahl vorangegangener, nicht wirksamer Anti-CGRP-mAb-Therapien (modifiziert nach Muñoz-Vendrell A et al.)7
Nach drei Monaten brachen 66 Patient:innen die Studie ab. Die Hauptgründe umfassten fehlende Wirksamkeit von Atogepant (65,1%) oder Intoleranz gegenüber dem Arzneimittel (28,8%). Nach sechs Monaten beendeten weitere 17 Teilnehmende die Studie aufgrund von unzureichender Wirksamkeit des Gepants. Die häufigsten unerwünschten Ereignisse nach Monat 3 und Monat 6 waren Obstipation (30,0% bzw. 17,3%), Übelkeit (25,0% bzw. 14,8%) und Fatigue (5,8% bzw. 3,7%). Nach sechs Monaten brach kein Patient/keine Patientin die Behandlung aufgrund von unerwünschten Ereignissen ab.7 Die Studie von Muñoz-Vendrell A et al. liefert positive Signale, dass Atogepant bei manchen Patient:innen eine wirksame und verträgliche Behandlungsoption nach einer fehlgeschlagenen Migräneprophylaxe mit Anti-CGRP-mAbs sein könnte.7
Sequenzielle Behandlung von OnabotulinumtoxinA und Erenumab bei chronischer Migräne
Auch OnabotulinumtoxinA stellt eine Alternative zu CGRP-mAbs für die prophylaktische Behandlung der chronischen Migräne dar, präsentierte Dr. Carolin Höhne, Charité – Universitätsmedizin Berlin. Dieses wird anhand des sogenannten PREEMPT-Protokolls alle drei Monate in sieben spezifische Muskelgruppen, die mit der peripheren Nervenverteilung der trigeminalen, okzipitalen und zervikalen sensiblen Nerven assoziiert sind, verabreicht. Das Toxin entfaltet seine Wirkung durch eine Spaltung des Synaptosomal-Associated Protein (SNAP), wodurch die exozytische Freisetzung von proinflammatorischen Neurotransmittern, zu denen auch CGRP zählt, verhindert wird.8
Der molekulare und physiologische Wirkmechanismus von OnabotulinumtoxinA unterscheidet sich somit grundlegend von jenem des monoklonalen CGRP-Rezeptorantagonisten Erenumab.9 Höhne und Kolleg:innen untersuchten, ob ein Wechsel zwischen den beiden Behandlungen bei initialem Nichtansprechen zu einem klinisch relevanten Nutzen führt.
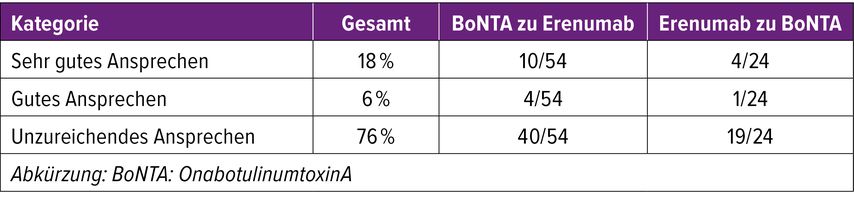
Für die Studie wurden retrospektiv 78 Erenumab-Anwender:innen mit chronischer Migräne ausgewählt, die in der Vergangenheit weniger als drei Migräneprophylaxen und keine anderen CGRP-Antikörper angewendet hatten. 54 dieser Patient:innen wurden der OnabotulinumtoxinA-zu-Erenumab- und 24 der Erenumab-zu-OnabotulinumtoxinA-Kohorte zugeteilt. Gründe für die Behandlungsumstellung umfassten hauptsächlich unzureichende Wirksamkeit oder Verträglichkeit der initialen Behandlung. Der primäre Endpunkt der Studie umfasste die Veränderung der monatlichen Kopfschmerztage über einen Zeitraum von drei Monaten hinweg. Das Team definierte „sehr gutes Ansprechen“ als eine mindestens 50-prozentige Reduktion der monatlichen Kopfschmerztage. Eine Reduktion zwischen 30 und 50% wurde als „gutes Ansprechen“ und weniger als 30% Reduktion als „unzureichendes Ansprechen“ definiert. Insgesamt erreichten 24% der Teilnehmenden gutes oder sehr gutes Ansprechen durch eine Therapieumstellung (Tab. 1).
Eine Subgruppenanalyse zeigte keine signifikanten Unterschiede zwischen den Kohorten. Rückschlüsse, ob eine Umstellung von OnabotulinumtoxinA auf Erenumab oder umgekehrt zu einer höheren Wahrscheinlichkeit eines mindestens 30-prozentigen Ansprechens führt, sind, so die Expertin, auf Basis der vorliegenden Daten nicht möglich. Lediglich Medikamentenübergebrauchskopfschmerzen traten in der Gruppe mit unzureichendem Ansprechen signifikant häufiger auf als in der Gruppe mit sehr gutem Ansprechen (54,2% vs. 30%; p=0,04).
Höhne folgerte, dass eine Umstellung der Migräneprophylaxe in fast einem Viertel der Fälle, in denen die initiale Migräneprophylaxe versagte oder nicht vertragen wurde, zu einem mindestens 30-prozentigen Ansprechen führen kann. Eine Therapieumstellung sollte nach Meinung der Vortragenden daher stets eine Option für diese Patient:innen darstellen.
Wirksamkeit und Verträglichkeit von Ubrogepant für die Akut-behandlung der Migräne bei Patient:innen unter CGRP-Migräneprophylaxe
Auch Ubrogepant ist ein oraler CGRP-Rezeptorantagonist, der von der Food and Drug Administration (FDA) für die Akutbehandlung der Migräne zugelassen wurde, eröffnete Dr. Bradley Torphy, Chicago Headache Center and Research Institute, Chicago, seinen Vortrag. Die Wirksamkeit des Arzneimittels wurde anhand zweier placebokontrollierter Zulassungsstudien belegt. Insgesamt waren dabei 2240 Patient:innen der Placebo- (n=1122) oder der Ubrogepant-50-mg-Gruppe (n=1118) zugeordnet.10 Zusätzlich wurde eine Ubrogepant-100-mg-Dosierung bei 557 Personen untersucht.11 Die gepoolte Ubrogepant-50-mg-Gruppe zeigte gegenüber Placebo signifikant bessere Ansprechraten für Schmerzfreiheit zwei Stunden nach Einnahme (Odds-Ratio [OR]: 1,72; 95% CI: 1,34–2,22; p<0,001).10 Auch Ubrogepant 100mg war mit einer OR von 1,93 (95% CI: 1,42–2,61) Placebo signifikant überlegen.11
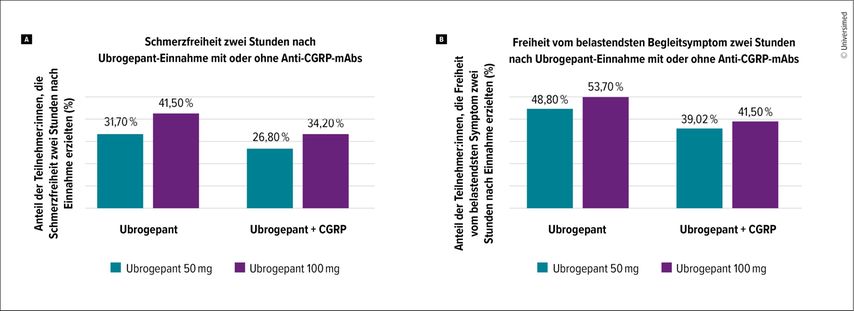
Ein wesentliches Ausschlusskriterium der Studien war allerdings die gleichzeitige Anwendung von CGRP-basierten Migräneprophylaktika, sodass Wirksamkeitsdaten für die Kombinationstherapie nur eingeschränkt zur Verfügung stehen. Um die Wirksamkeit und Verträglichkeit von Ubrogepant in Kombination mit Anti-CGRP-mAbs zu beurteilen, führten Torphy und Kolleg:innen daher die prospektive Studie „Ubrogepant treatmeNt in mIgraine patients utilizing mOnoclonal aNtibodies (UNION)“ durch. Im Rahmen der Studie wurden 165 Teilnehmende in einem Verhältnis von 1:1:1:1 randomisiert, um Ubrogepant 50mg oder 100mg, jeweils mit oder ohne Anti-CGRP-mAbs, zu erhalten. Der primäre Endpunkt umfasste Schmerzfreiheit und Freiheit vom belastendsten Begleitsymptom zwei Stunden nach Ubrogepant-Einnahme. Interessanterweise konnten zwischen den einzelnen Behandlungsgruppen keine signifikanten Unterschiede für die primären Endpunkte festgestellt werden (p=0,443; Abb.2). Auch die Verträglichkeit wurde nicht von einer zusätzlichen Anti-CGRP-mAb-Anwendung beeinflusst.
Abb. 2A und 2B: Schmerzfreiheit und Freiheit vom belastendsten Begleitsymptom zwei Stunden nach Ubrogepant-Einnahme mit oder ohne Anti-CGRP-mAbs
Torphy schloss, dass Ubrogepant unabhängig von der Anwendung der CGRP-mAbs seine durch klinische Studien belegte Wirksamkeit und Verträglichkeit aufrechterhalten kann.
Quelle:
19th European Headache Congress (EHC), 3.–6. Dezember 2025, Lissabon
Literatur:
1 Charles A et al.: Targeting calcitonin gene-related peptide: a new era in migraine therapy. Lancet 2019; 394(10210): 1765-74 2 Caronna E et al.: Redefining migraine prevention: early treatment with anti-CGRP monoclonal antibodies enhances response in the real world. J Neurol Neurosurg Psychiatry 2024; 95(10): 927-37 3 Goadsby PJ et al.: A controlled trial of erenumab for episodic migraine. N Engl J Med 2017; 377(21): 2123-32 4 Dodick DW et al.: Effect of fremanezumab compared with placebo for prevention of episodic migraine: a randomized clinical trial. JAMA 2018; 319(19): 1999-2008 5 Skljarevski V et al.: Efficacy and safety of galcanezumab for the prevention of episodic migraine: results of the EVOLVE-2 phase 3 randomized controlled clinical trial. Cephalalgia 2018; 38(8): 1442-54 6 Saper J et al.: Primary results of PROMISE-1 (prevention of migraine via intravenous eptinezumab safety and efficacy–1) trial: a phase 3, randomized, double-blind, placebo-controlled study to evaluate the efficacy and safety of eptinezumab for prevention of frequent episodic migraine. Neurology 2018; 90(Suppl 15): S20.001 7 Muñoz-Vendrell A et al.: Atogepant after anti-CGRP monoclonal antibodies failure in migraine: a multicenter real-world study of effectiveness, safety, persistence and predictors of response. J Headache Pain 2025; 27(1): 2 8 Blumenfeld AM et al.: Insights into the functional anatomy behind the PREEMPT injection paradigm: guidance on achieving optimal outcomes. Headache 2017; 57(5): 766-77 9 Aimovig® – aktuelle Fachinformation. Stand Dezember 2025 10 Hutchinson S et al.: Ubrogepant for the acute treatment of migraine: pooled efficacy, safety, and tolerability from the ACHIEVE I and ACHIEVE II phase 3 randomized trials. Neurol Ther 2021; 10(1): 235-49 11 Dodick DW et al.: Ubrogepant for the treatment of migraine. N Engl J Med 2019; 381(23): 2230-41
Das könnte Sie auch interessieren:
APOE und Anti-Amyloid-Therapien: Genetik im klinischen Alltag
Mit der Zulassung der ersten krankheitsmodifizierenden Therapien hat ein Paradigmenwechsel in der Behandlung der Alzheimerkrankheit begonnen. Anti-Amyloid-Antikörper können den ...
DGN-2025-Wrap-up: Biomarkerdiagnostik und Behandlungder Alzheimerkrankheit in der klinischen Praxis
Auch beim diesjährigen Kongress der Deutschen Gesellschaft für Neurologie (DGN) waren die Fortschritte in der Behandlung der Alzheimerdemenz ein gefragtes Thema. Zur Biomarkerdiagnostik ...
Visualizing focal chronic inflammation in multiple sclerosis: paramagnetic rim lesions and slowly expanding lesions
With increasing awareness of the progression independent of clinical relapses, imaging plays an increasingly important role in the monitoring of people with multiple sclerosis. This ...