Transition: interdisziplinäre Herausforderung!
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Transition ist vorrangig für Jugendliche mit besonderem gesundheitlichem Versorgungsbedarf eine schwierige Phase. In Deutschland betrifft dies fast 14% der Jugendlichen.1,2 Die (teilweise lange) Zeit in dem meist vertrauten Umfeld der Kinderdiabetologie endet in der Regel mit Erreichen des 18. Lebensjahres. Darauf folgt der Wechsel in die Realität vieler diabetologischer Schwerpunktpraxen mit fehlenden zeitlichen Ressourcen und wenig Raum für Individualität. Dies, in Verbindung mit dem endgültigen Loslösen aus der elterlichen Verantwortung und Umsetzen eines eigenständigen Therapiemanagements, ist eine große Herausforderung für alle Beteiligten und sollte daher mit größter Sorgfalt vorbereitet werden.
Die Datenlage sagt ...
Typ-1-Diabetes (T1D) ist die häufigste Stoffwechselerkrankung bei Kindern und Jugendlichen in Deutschland. Bis 2026 wird eine Verdopplung der neuen Erkrankungsfälle bei Kindern unter fünf Jahren erwartet. Die Prävalenz bei Kindern unter 15 Jahren wird in den nächsten Jahren noch weiter deutlich steigen. Die Mehrheit der Kinder und Jugendlichen mit Diabetes wird mit einer Insulinpumpe behandelt (bei den Kindern bis sechs Jahre sind es mehr als 90%) und/oder verwendet zur täglichen Stoffwechselkontrolle ein System zur kontinuierlichen Glukosemessung (CGMS).3
Die DCCT-Studie zeigte, dass die HbA1c-Werte – unabhängig von der Art der Therapie – bei Adoleszenten im Vergleich zur Gesamtheit der Teilnehmer durchschnittlich um 1% höher waren.4 Studien zum Übergang in die Erwachsenenbetreuung liegen größtenteils als qualitative Befragungen vor. Sie zeigen eine schlechte oder verzögerte Inanspruchnahme der zugewiesenen Erwachsenenkliniken und häufige Unzufriedenheit mit der Art des Übergangs.5–7
Handlungsbedarf besteht ...
in der Notwendigkeit, das betreuende Fachpersonal grundlegend zu schulen und für die Bedürfnisse der Jugendlichen und jungen Erwachsenen zu sensibilisieren. Dies betrifft sowohl die Kinder- und Jugend- als auch die Erwachsenenmedizin.
Ausschlaggebend, um den richtigen Zeitpunkt für den Transitionsbeginn zu ermitteln, sind Faktoren wie intellektuelle Reife, Eigenständigkeit und kognitive Fähigkeiten des Jugendlichen. Je präziser dies analysiert werden kann, desto größer ist die Chance auf einen erfolgversprechenden Wechsel in die Erwachsenenbetreuung. Dies sollte idealerweise mit Beginn der Pubertät, definitionsgemäß also im Alter von etwa zwölf Jahren, starten.
In diesem Lebensabschnitt findet in der Regel eine Interessenverschiebung der Jugendlichen statt. Themen wie Medienkonsum, Veränderung des Schlaf-Wach-Rhythmus, Sexualität, Nikotin und Alkohol und deren Wirkung auf die Grunderkrankung sowie Zukunftswünsche rücken in den Vordergrund. Ebenso steigt die Risikobereitschaft der Adoleszenten deutlich an. Sie fühlen sich „unverwundbar“ und zeigen oft ein konträres Verhaltensmuster.
Außerdem nimmt in der Phase der Adoleszenz das Bewusstsein für die Krankheit und deren mögliche Folgeerkrankungen zu. Die Jugendlichen reifen zu unabhängigen Erwachsenen heran. Ein Umdenken, sowohl des betreuenden Fachpersonals als auch der Eltern, ist dann dringend notwendig. Die Akzeptanz des Jugendlichen als eigenständige Persönlichkeit mit einer eigenen Meinung und eigenen Therapie-/ Lebensvorstellungen ist unverzichtbar. Dies beinhaltet auch den beginnenden Rückzug der Eltern aus der Beratungssituation.
Unterstützend ...
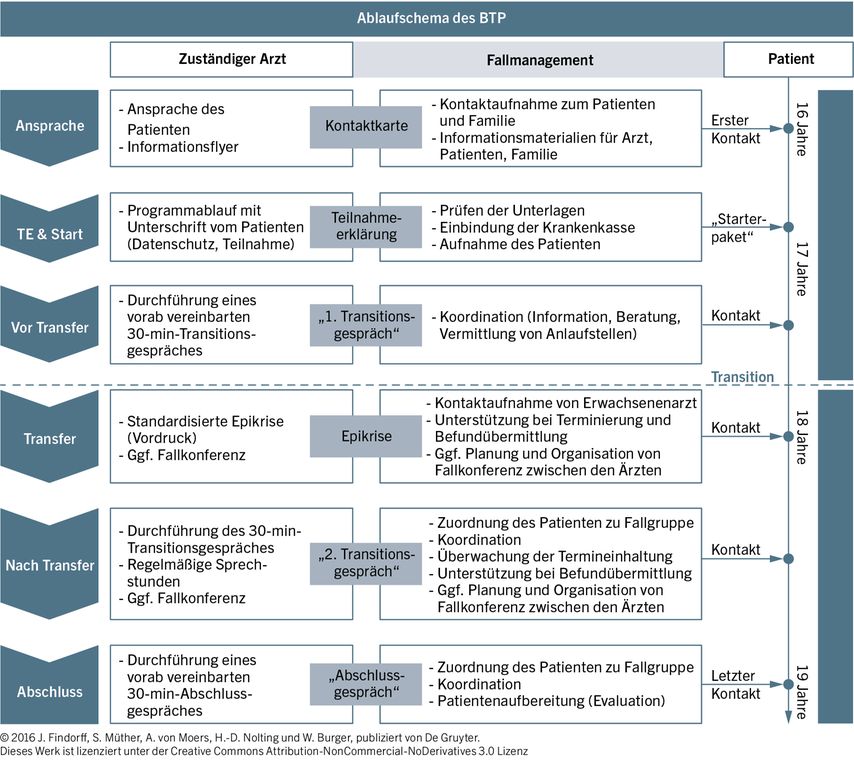
besteht unter Umständen die Möglichkeit einer Anbindung einzelner Patienten an das Berliner Transitionsprogramm (BTP) (Abb. 1). Hierbei handelt es sich um ein übergeordnetes Programm speziell für Jugendliche mit einer chronischen Erkrankung wie Diabetes mellitus Typ1. Ziel dieses Programmes ist es, den fundierten Therapieansatz im Nachfolgenden zu erhalten und gesundheitliche Beeinträchtigungen durch mangelnde Compliance im Rahmen der Transition zu vermeiden. Eine Teilnahme kann über die zuständige Organisation beantragt werden und ist ab einem Alter von 16 Jahren möglich. Die Teilnahme ist prinzipiell bundesweit möglich.
Wichtig ist zunächst aber die Klärung des notwendigen Beratungsbedarfs. Dieser ist meist sehr individuell. Um ihn zu ermitteln, eignet sich ein Fragebogen, der einen „Ist-Stand“ erfasst. Wichtige Angaben sind hier eine ausführliche Anamnese mit Erstdiagnose und eventuellen Begleiterkrankungen, relevante Untersuchungsergebnisse und die derzeitige Therapie. Ebenso sollten Daten zur psychosozialen Situation sowie alle patientenrelevanten Angaben und notwendige Kontaktdaten aller Beteiligten dokumentiert werden. Anhand dieser Epikrise lässt sich auch festlegen, welche Vorstellungen und Wünsche der Jugendliche an das aktuelle und das neue Team richtet. Ein offener Dialog trägt hier entscheidend zur objektiven Bestimmung bei. Der Gesprächstermin sollte gesondert außerhalb einer Regelvorstellung erfolgen.
Sinnvoll ist es auch, das erste Transitionsgespräch mit allen Beteiligten, sprich dem Jugendlichen/jungen Erwachsenen, dem kinderdiabetologischen und dem weiterbetreuenden, erwachsenendiabetologischen Team durchzuführen. Dies sollte bestenfalls in den Räumlichkeiten der übernehmenden Praxis stattfinden.
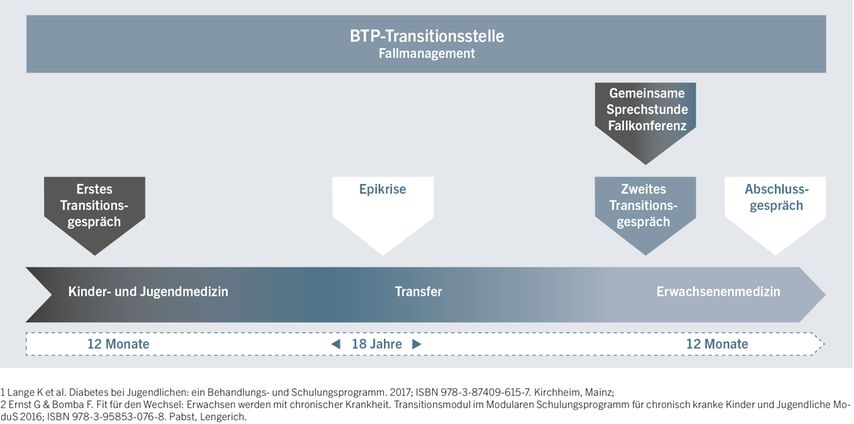
Weitere Gespräche finden nach etwa zwölf Monaten und zum Abschluss der Transition nach 24 Monaten statt (Abb. 2).
Abb. 2: Die Transitionsphase beginnt optimalerweise ein Jahr vor dem 18. Geburtstag des jungen Erwachsenen und endet ein Jahr danach, wenn er endgültig in der Erwachsenenmedizin angekommen ist.
Das Berliner Transitionsprogramm ist derzeit das einzige von den Krankenkassen anerkannte und erstattungsfähige Beratungsmodul im Rahmen einer Überführung in die Erwachsenenbetreuung.
In speziellen Jugendschulungen wie dem Mo-duS-Transitionsworkshop8 werden die Teilnehmer für Themen rund um den Transitionsprozess sensibilisiert (Therapieherausforderungen im Alltag von Jugendlichen, Einfluss der Krankheit auf Partnerschaft und Berufswahl, Arztwechsel, sozialrechtliche Änderungen mit dem Erwachsenwerden etc.).9 Auch der Einbezug sogenannter neuer Medien ist dabei möglich, beispielsweise Onlineschulungen und Apps.2
Die Realität im Beratungsalltag ...
zeigt allerdings immer wieder, dass Patienten in dieser Phase den Anschluss verpassen und im weiteren Verlauf beratungstechnisch einfach „verloren gehen“. Der Aufbau eines neuen Vertrauensverhältnisses braucht Zeit und Pflege. Zwei Aspekte, die sich bei der aktuellen Beratungssituation in der Erwachsenenbetreuung nur schwerlich umsetzen lassen. Dazu kommt, dass es weder übergreifende Standards gibt, noch abrechnungsrelevante Leistungen im aktuellen EBM (einheitlicher Bewertungsmaßstab) etabliert sind. Die personellen und räumlichen Ressourcen in den betreuenden Praxen lassen ein „ehrenamtliches Engagement“ diesbezüglich im Alltag nicht zu. Hier ist ein dringendes Umdenken im Rahmen einer kostendeckenden Alternative notwendig. Die Tabelle fasst die Unterschiede zwischen der pädiatrischen und der Erwachsenenmedizin zusammen.11,12
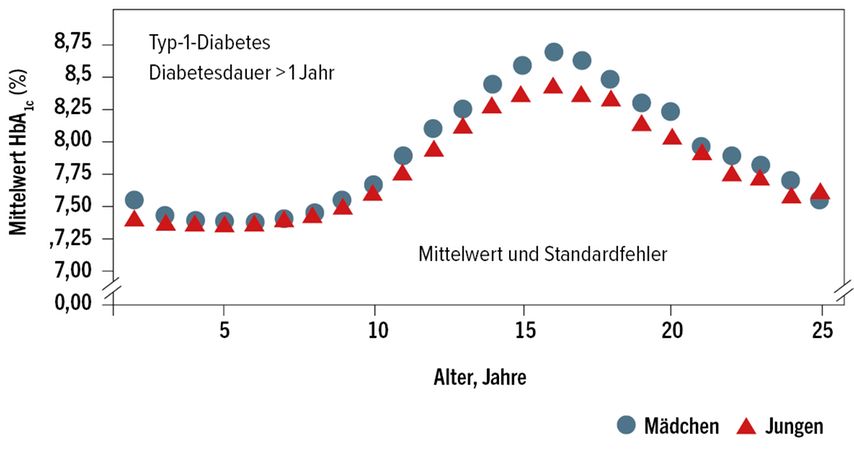
Bis zu 40% der jugendlichen Patienten verlieren während des Übergangs von der Kinder- und Jugendmedizin in die Erwachsenenmedizin den Anschluss an eine entsprechende Spezialversorgung.2,10 Zu viele andere Aspekte spielen in diesem Lebensabschnitt eine oft bedeutendere Rolle und der Diabetes gerät in den Hintergrund. Kommen dann noch eine mangelnde Akzeptanz und fehlendes Vertrauen gegenüber dem neuen Diabetesteam hinzu, ist eine Vernachlässigung des Therapiemanagements und der notwendigen Kontrollen die logische Konsequenz. Daraus resultiert nicht selten ein Anstieg der HbA1c-Werte mit einem Gipfel um das 16. Lebensjahr (Abb. 3) sowie der Rate der diabetischen Ketoazidosen, schweren Hypoglykämien und mikrovaskulären Komplikationen nach Transfer bei Typ-1-Diabetes.2,13,14 Eine erneute Anbindung erfolgt dann oft erst beim Auftreten von Komplikationen oder beginnenden Folgeerkrankungen. Dies ist auch ökonomisch ein nicht zu unterschätzendes Problem.
Abb. 3: Mittlerer HbA1c-Wert bei Typ-1-Diabetes nach mindestens einem Jahr Diabetesdauer, getrennt für Mädchen (Kreise) und Jungen (Dreiecke). Quelle: Deutscher Gesundheitsbericht Diabetes 2016
Ein weiterer wichtiger Aspekt ist der rasante technologische Fortschritt in der Insulintherapie. Hieraus resultiert prospektiv ein hoher Anteil an Patienten, deren Versorgung mit verschiedenartigen Insulinpumpensystemen von der sensorunterstützten Pumpentherapie (SuP) bis hin zur automatischen Insulindosierung (AID) erfolgt. Dies ist eine große Herausforderung für die weiterbetreuenden Diabetologen und die Schulungsteams. In Anbetracht dessen, dass Kinder bis zum sechsten Lebensjahr im Rahmen der Manifestation in der Regel sofort eine Insulinpumpentherapie erhalten und bereits fast jeder zweite Jugendliche ebenfalls mit solch einem System versorgt ist, wird hier eine schnellstmögliche Anpassung aller Beteiligten an die neue Beratungssituation notwendig. Eine kontinuierliche Schulung des Beratungsteams in allen gängigen Systemen ist daher unabdingbar. Nur so kann der notwendige Beratungsbedarf auf Augenhöhe mit den jungen Erwachsenen erfüllt werden.
Wie unterschiedlich die Transition ablaufen kann, zeigen die zwei Beispiele aus dem Beratungsalltag: Enzo und Dana.
Für eine gute Grundlage ...
kann im Rahmen der Transition in Einzelfällen ein Antrag auf Erwachsenenbehandlung sorgen. Kinderdiabetologische Schwerpunktpraxen können den in der Regel formlosen Antrag bei der zuständigen Kassenärztlichen Vereinigung stellen. Dieser kann dort individuell, meist bis zum vollendeten 21. Lebensjahr gewährt werden und erweist sich in der Praxis als sinnvolle Option in Bezug auf die bevorstehende Transition. Die Persönlichkeitsentwicklung und der Reifungsprozess, die in diesem Lebensabschnitt noch eine große Rolle spielen, können so weitestgehend abgeschlossen werden. Hieraus ergibt sich ein positiver Effekt auf die weiterführende Betreuung.
Das Bewusstsein für ein eigenständiges Therapiemanagement und der Blick über den „pubertären Tellerrand“ hinaus nehmen in dieser Phase deutlich zu. Es gelingt in diesem Abschnitt eher das Empowerment und daraus resultierend auch die intrinsische Motivation der jungen Erwachsenen zu stärken und sie für ein eigenständiges Therapiemanagement zu sensibilisieren. Der Adoleszent prägt hier sein zukunftsorientiertes Denken aus und entwickelt ein eigenes Gesundheitsbewusstsein.
Ebenso fällt es auch den Müttern und Vätern auf diese Weise deutlich leichter, die Entscheidungen ihrer Kinder zu akzeptieren und zu tolerieren. Denn Eltern eines chronisch kranken Kindes fällt es oft schwer, die teilweise jahrzehntelange Verantwortung für ein adäquates Therapiemanagement mit dem Ziel einer guten, möglichst gesunden Entwicklung sowie für das Vermitteln eines Krankheitsverständnisses und einer hohen Compliance zurückzunehmen. War dies doch, teilweise über die gesamte Kindheit und Jugend, fester Bestandteil der elterlichen Fürsorge. Der physiologische Entwicklungs- und Abnabelungsprozess ist für Mütter und Väter chronisch kranker Kinder verständlicherweise oft deutlich schwerer zu akzeptieren als für Eltern gesunder Kinder.
KeyPoints
Der Zeitpunkt des Transitionsbeginns muss rechtzeitig individuell festgelegt werden.
Die Transitionsphase umfasst einen Zeitraum von 24 Monaten mit einem Gespräch zu Beginn, nach 12 Monaten und zum Ablauf der Überführung.
Die Transition bedarf einer fundierten Ermittlung des notwendigen Beratungsbedarfs in Form einer Epikrise.
Rund 40% der jungen Erwachsenen verlieren im Rahmen der Transition den Anschluss an die Erwachsenenmedizin.
Zur Bindung der Patienten ist die Anpassung der Beratungssituation an die neuesten Behandlungsverfahren (SuP, AID etc.) unabdingbar.
Kontinuierliche Schulungen der Beratungsteams sind essenziell.
Zwei Beispiele aus der Beratungspraxis:
Enzo ist 16 Jahre alt und seit der Diabetesmanifestation vor etwa 5 Jahren in kinderdiabetologischer Betreuung. Er besucht die 9. Klasse einer Regelschule.
Die derzeitige Therapie erfolgt mittels eines Patchpumpen-Systems und eines rtCGM. Im Rahmen der Beratungssituation zeigt Enzo ein für sein Alter untypisch-kindliches Verhaltensmuster mit einem starken Fokus auf die Mutter. Eine Abnabelungstendenz ist derzeit nicht zu erkennen. Allerdings zeigt sich ein souveräner Umgang mit der bestehenden Therapie und dem Handling des Pumpensystems.
Frage: Transition jetzt ...?
Dana ist 20 Jahre alt und seit mehr als 10 Jahren in kinderdiabetologischer Betreuung. Sie absolviert eine Ausbildung zur Kinderkrankenschwester. Die derzeitige Therapie erfolgt in Form einer intensivierten konventionellen Insulintherapie (ICT). Sie nimmt ihre Untersuchungstermine nur sporadisch wahr, meist nur dann, wenn der Blutzuckerverlauf im Vorfeld gut war. Sie wirkt insgesamt sehr introvertiert, emotional und mit augenscheinlich geringem Selbstwertgefühl. Die Weiterbehandlung in der Kinderdiabetologie wurde auf ihren Wunsch hin initiiert und bis zum vollendeten 21. Lebensjahr bewilligt. Trotzdem nahm sie mehrfache Beratungs- und Unterstützungsangebote seitens des Teams nicht an.
Frage: Transition noch möglich ...?
Autorinnen
Dr. med. Louisa van den Boom
Fachärztin für Kinderheilkunde und Jugendmedizin, Schwerpunkt Diabetologie, Diabetologin (DDG)
Chefärztin der pädiatrischen Abteilung des DRK-Krankenhauses Kirchen
Carmen Scharr
Diabetesberaterin
DRK-Krankenhaus Kirchen
Interessenkonflikte: Die Autorinnen haben keine deklariert.
Literatur
1 Scheidt-Nave C et al.: Bundesgesundheitsbl 2007; 50: 750–6
2 Gesellschaft für Transitionsmedizin: S3-Leitlinie Transition von der Pädiatrie in die Erwachsenenmedizin 2021. AWMF-Registernummer 186-001
3 Deutsche Diabetes Gesellschaft (DDG): Deutscher Gesundheitsbericht Diabetes 2022; www.deutsche-diabetes-gesellschaft.de/politik/veroeffentlichungen/gesundheitsbericht
4 Diabetes Control and Complications Trial Research Group: J Pediatr 1994; 125: 177–88 (EK Ib)
5 Nakhla M et al.: J Pediatr Endocrinol Metab 2008; 21(6): 507-16
6 Australasian Paediatric Endocrine Group: Clinical practice guidelines: Type 1 diabetes in children and adolescents 2005; EK III
7 DDG und AGPD: S3-Leitlinie Diagnostik, Therapie und Verlaufskontrolle des Diabetes mellitus im Kindes- und Jugendalter 2015. AWMF-Registernummer 057-016
8 Ernst G, Bomba F: Fit für den Wechsel: Erwachsenwerden mit chronischer Krankheit
Transitionsmodul im Modularen Schulungsprogramm für chronisch kranke Kinder und Jugendliche ModuS. Pabst Science Publishers, Lengerich/Westfalen, 2016.
www.pabst-publishers.com/fileadmin/user_upload/_modus_9783899678987/modus_9783958530768.pdf
9 Lange K et al.: Diabetes bei Jugendlichen: ein Behandlungs- und Schulungsprogramm. Kirchheim, Mainz, 2017
10 Van Walleghem et al.: Diabetes Care 2008; 31(8): 1529–30
11 Keller KM: Monatsschr Kinderheilkd 2010; 158: 738–44
12 Fleming E et al.: J Clin Nurs 2002; 11(5): 560–713
13 Kapellen TM et al.: Pediatr Diabetes 2018; 19(6): 1094–9
14 Lotstein DS et al.: Pediatrics 2013; 131(4): e1062–70
15 Dierks ML, Kaiser B. Gesundheitskompetenz in der Transition. In M Oldhafer (Hrsg.). Tran-sitionsmedizin. Multiprofessionelle Begleitung junger Erwachsener mit chronischer Krankheit. Schattauer, Stuttgart, 2016