Nichtinvasive Beatmung im akuten Setting und die neue S3-Leitlinie
Autorin:
Dr. Cornelia Schermann-Patz
Abteilung für Innere Medizin und Pneumologie, LKH Hochsteiermark, Standort Leoben
E-Mail: cornelia.schermann-patz@kages.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Im Rahmen der Jahrestagung 2025 der ÖGP in Linz wurde der Einsatz der nichtinvasiven Beatmung (NIV) in unterschiedlichen Settings präsentiert. Weiters wurden die Neuerungen der aktuellen S3-Leitlinie „Invasive Beatmung und Einsatz extrakorporaler Verfahren bei akuter respiratorischer Insuffizienz“ vorgestellt.
Keypoints
-
Bei der akuten respiratorischen Insuffizienz (ARI) unterscheidet man Typ 1 (hypoxämisch) und Typ 2 (hyperkapnisch), wobei Typ 2 eine klassische Indikation für die nichtinvasive Beatmung (NIV) im akuten Setting darstellt.
-
Daten zeigen, dass die NIV zu einer Reduktion der Mortalität und zur Verkürzung von ICU- bzw. Krankenhausaufenthalten führt.
-
In der neuen S3-Leitlinie vom August 2025 gibt es Neuerungen u.a. zur invasiven Beatmung, zur Wahl des Beatmunsgverfahrens, zur Einstellung der Beatmungsparameter, zu Rekrutierungsmanövern, Tracheotomie und medikamentöser Therapie.
Nichtinvasive Beatmung (NIV) im akuten Setting
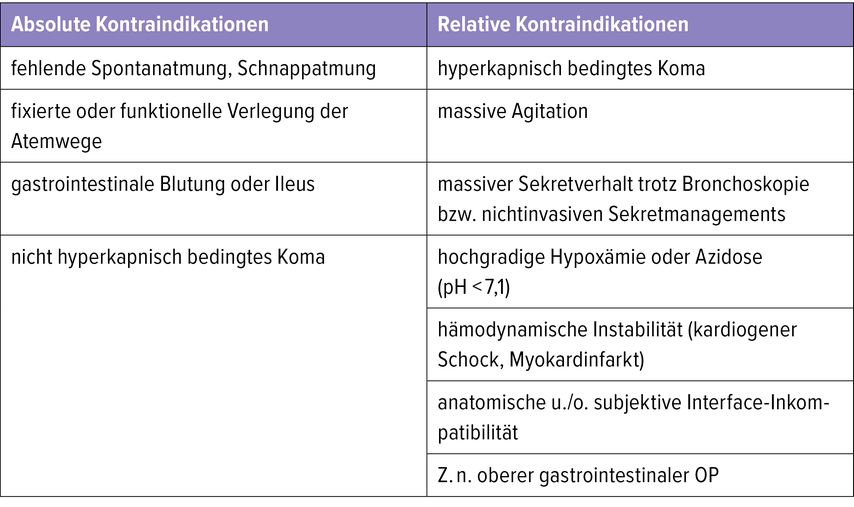
Bei der akuten respiratorischen Insuffizienz (ARI) werden Typ 1 (hypoxämisch) und Typ 2 (hyperkapnisch) unterschieden. Die Anwendung einer nichtinvasiven Beatmung (NIV) bei der ARI Typ 2 stellt, nach Ausschluss der Kontraindikationen (Tab.1), eine klassische Indikation für eine nichtinvasive Beatmung (NIV) im akuten Setting dar. Vor allem im Rahmen einer akut exazerbierten COPD (AECOPD) konnten mehrere Studien zeigen, dass es durch die Anwendung einer NIV sowohl zu einer Reduktion der Mortalität durch Beatmungs-assoziierte Lungenentzündung (VAP) als auch zur Verkürzung von ICU- und Krankenhausaufenthalten kommt. Anhand eines Fallbeispiels wurde nochmals hervorgehoben, dass die Anwendung einer NIV auch bei hyperkapnisch bedingtem Koma oder schwerer respiratorischer Azidose erfolgen kann. Beides ist aktuell eine relative Kontraindikation, kann aber in erfahrenen Teams durchaus zu einem NIV-Erfolg führen und Patient:innen eine Intubation mit evtl. anschließendem prolongiertem oder sogar erfolglosem Weaning ersparen. Dies ist vor allem durch die physiologischen Effekte bei Anwendung einer NIV zu erklären.
Durch eine Verbesserung der funktionellen Residualkapazität und Lungencompliance kommt es zu einer Verkleinerung des intrapulmonalen Shunts und somit zu einer Verbesserung des Ventilations-/Perfusions-Missverhältnisses. Bei hochgradiger COPD kommt es bei vielen Patient:innen zur Entwicklung eines sogenannten Auto-PEEP (PEEP: positiver endexspiratorischer Druck). Ein erhöhter endexspiratorischer Druck führt zu einem Ausgleich und zu einer Reduktion der flussunwirksamen Atemarbeit, weiters bewirkt die Anwendung einer BiLevel-Beatmung eine Entlastung der Atempumpe. Auf kardialer Seite kommt es zu einer Reduktion sowohl der linksventrikulären Vor- als auch Nachlast.
Anders verhält es sich bei einer akuten respiratorischen Insuffizienz Typ 1 – hier kommt es häufiger zu einem NIV-Versagen. Dementsprechend gibt es in den aktuellen Leitlinien (LL) keine Empfehlung einer primären NIV-Therapie bei der ARI Typ 1 – weder in der „Guideline on Acute Respiratory Distress Syndrome“ der European Society of Intensive Care Medicine (ESICM) aus dem Jahr 2023 noch in der neuen deutschen S3-Leitlinie „Invasive Beatmung und Einsatz extrakorporaler Verfahren bei akuter respiratorischer Insuffizienz“ aus dem Jahr 2025.
In der ESICM-Guideline wird bei der akuten respiratorischen Insuffizienz Typ 1 in erster Linie eine HFNO(„high-flow nasal oxygen“)-Therapie empfohlen und nur als Alternative eine CPAP(kontinuierlicher positiver Atemwegsdruck)/NIV-Therapie. Bei der neuen S3-LL werden zumindest alle 3 Atemunterstützungsverfahren bzw. Atemhilfen als gleichwertig empfohlen (HFNO vs. CPAP vs. NIV). Ein Mechanismus, der beim spontan atmenden Patienten mit ARI Typ 1 zu beachten ist, ist die sogenannte P-SILI („patient self-inflicted lung injury“). Darunter versteht man eine durch Patient:innen selbst verursachte Lungenschädigung. Diese tritt vor allem durch einen erhöhten Atemantrieb auf, der zu hohen inspiratorischen Atemanstrengungen führt. Dadurch kommt es zu hohen transpulmonalen Drücken, welche die Lungenschädigung verursachen. Durch die Anwendung der NIV kann versucht werden, die Atempumpe zu entlasten und dadurch die Atemfrequenz (AF) sowie das Atemminutenvolumen (MV) zu senken. Es besteht jedoch auch die Gefahr, dass der Effekt zusätzlich verstärkt wird. Wichtig ist jedoch, dass der Zeitpunkt der Intubation durch die Anwendung einer NIV oder anderer Verfahren wie CPAP oder HFNO nicht übersehen wird.
Neuerungen der S3-Leitlinie
Die Leitlinienkommission hat sich in der aktuellen S3-Leitlinie „Invasive Beatmung und Einsatz extrakorporaler Verfahren bei akuter respiratorischer Insuffizienz“ bezüglich der Definition des akuten Atemnotsyndroms („acute respiratory distress syndrome“; ARDS) an die Berlin-Kriterien aus dem Jahr 2012 gehalten. Wir wissen, dass der Wert des arteriellen Sauerstoffpartialdrucks (paO2) im Laufe des Lebens aufgrund von veränderten Ventilations-Perfusions-Verhältnissen variiert. In der aktuellen S3-Leitlinie wird bei invasiv beatmeten Patient:innen ein SaO2/SpO2 von 92–96% empfohlen bzw. ein paO2 von 70–90mmHg.
Indikation zur invasiven Beatmung
Bezüglich der Indikation zur invasiven Beatmung wird in der neuen Leitlinie festgelegt, dass Patient:innen jedenfalls bei einer schweren akuten hypoxämischen respiratorischen Insuffizienz (PaO2/FiO2 <100mmHg) primär invasiv beatmet werden sollen. Sowohl bei einer moderaten als auch bei einer milden akuten respiratorischen Insuffizienz (PaO2/FiO2 100–300) werden primär nichtinvasive Atemunterstützungen empfohlen. Bezüglich nichtinvasiver Atemunterstützung wird kein spezielles Verfahren – CPAP, HFNO, NIV – empfohlen. Anzumerken ist hier nur, dass es sich sowohl bei einem reinen CPAP als auch bei HFNO um keine Atemunterstützung handelt, im Gegensatz zu einer NIV. In der Leitlinie wird allerdings ein Unterschied zu Covid-Patient:innen gemacht – hier soll bereits bei mildem ARDS eine NIV oder CPAP zur Anwendung kommen und nur alternativ eine HFNO.
Wahl des Beatmungsverfahrens
Wie wir aus unserem Alltag wissen, gibt es viele verschiedene Beatmungsverfahren. Die Übersichtstabelle in der Leitlinie zu den aktuellen unterschiedlichen Beatmungsmodi gibt einen guten Überblick, allerdings wird keine Empfehlung für oder gegen eine der beiden kontrollierten Beatmungsformen abgegeben. Es wird jedoch vorgeschlagen, dass bei Patient:innen mit akuter respiratorischer Insuffizienz keine fluss- oder volumenunterstützte Beatmung einzusetzen ist.
Sowohl in der invasiven als auch in der nichtinvasiven Beatmung wird in den letzten Jahren immer wieder über das Thema der zwerchfellgesteuerten Beatmung diskutiert. In der aktuellen Leitlinie wird hierfür zumindest aufgrund der aktuellen Studienlage eine schwache Empfehlung für den Einsatz der mit Zwerchfellaktivität gesteuerten, druckunterstützten Beatmung ausgesprochen.
Wir wissen bereits seit Längerem, dass der Zwerchfellmuskel – und vor allem dessen Inaktivität – im Verlauf zu Weaningproblemen führen kann. Aus diesem Grund wird so früh wie möglich zu einer Beatmung mit Unterstützung der Spontanatmung gewechselt und auf eine neuromuskuläre Blockade verzichtet. Auch in der aktuellen Leitlinie gibt es eine starke Empfehlung gegen den Einsatz einer neuromuskulären Blockade.
Einstellung der Beatmungsparameter
Im Bereich „Best PEEP“ gab es als Neuerung eine Schlüsselempfehlung bezüglich orientierender Einstellung mit einer FiO2/Niedrig-PEEP-Tabelle bei mildem ARDS und eine FiO2/Hoch-PEEP-Tabelle bei Patient:innen mit moderatem und schwerem ARDS. Die Unterscheidung ergab sich daraus, dass gezeigt werden konnte, dass bei Patient:innen mit einem milden ARDS die Niedrig-PEEP-Tabelle zu einer Verkürzung der Beatmungszeit und zur Reduktion der Mortalität geführt hat.
Weiters wurden verschiedene Verfahren mittels einer Tabelle zur Individualisierung der PEEP-Einstellung dargestellt, diese sollten künftig Eingang in unsere tägliche Praxis finden.
Bezüglich Tidalvolumen, Plateaudruck (Pplat) und inspiratorischer Druckdifferenz wurden sowohl neue als auch alte Schlüsselempfehlungen ausgesprochen:
-
Tidalvolumen bei Patient:innen mit ARDS 6ml/kg IBW (IBW: ideales Körpergewicht) und ohne ARDS 4–8ml/kg IBW
-
Pplat ≤30cm H2O
-
inspiratorische Druckdifferenz ≤14cm H2O
Vor allem auf die Wichtigkeit des Tidalvolumens von 6ml/kg IBW bei ARDS wurde nochmals hingewiesen – hier wird gegebenenfalls auch, wie bereits bekannt, eine permissive Hyperkapnie toleriert.
Rekrutierungsmanöver
Gegen die Durchführung von prolongierten Rekrutierungsmanövern (≥60s) wird eine starke Empfehlung ausgesprochen und es wird auch keine routinemäßige Durchführung von kurzen Rekrutierungsmanövern (<60s) empfohlen.
Extrakorporale Gasaustauschverfahren
Eine ECMO-Therapie bei Patient:innen mit schwerem ARDS sollte nur nach Ausschöpfen aller konservativen Therapiemaßnahmen einschließlich Bauchlagerung erwogen werden. Vor allem sollte Rücksprache mit einem ARDS/ECMO-Zentrum erfolgen.
Für diese ECMO/ARDS-Zentren werden in dieser Leitlinie Strukturvoraussetzungen anhand einer Tabelle dargestellt. Im Rahmen der Covid-19-Pandemie kam es vermehrt zum Einsatz einer ECMO-Therapie bei schwerem ARDS. Anhand von Studien während der Pandemie konnte gezeigt werden, dass das Outcome in Zentren mit mindestens 30 Patient:innen/Jahr zu einer Verbesserung der 90-Tage-Überlebensrate geführt hat.
Der Einsatz von Low-Flow-ECCO2R-Verfahren bei Patient:innen mit akuter respiratorischer Insuffizienz wird nicht mehr empfohlen. Als Ausnahme gelten hier Patient:innen mit schwerer COPD oder Asthmaexazerbation.
Tracheotomie
In der aktuellen Leitlinie wird keine routinemäßige Frühtracheotomie bei invasiv beatmeten Patient:innen empfohlen. Die Leitlinie empfiehlt als Methode der Wahl eine Punktionstracheotomie, wenn keine Kontraindikationen bestehen. Hier sollte allerdings angemerkt werden, dass die Studienlage in Hinsicht auf chirurgisch angelegtes Tracheostoma vs. Punktionstracheotomie nicht ganz eindeutig ist. Vor allem wenn eine Langzeitbeatmung im Raum steht, sollte ein chirurgisch angelegtes Tracheostoma bevorzugt werden.
Prävention von Ventilator-assoziierter Pneumonie (VAP)
Bei zunehmenden Antibiotikaresistenzen sollte der Fokus sowohl auf Antibiotic Stewardship als auch auf präventiven Maßnahmen liegen. In der aktuellen S3-LL wurden folgende Maßnahmen zur Prävention einer VAP vorgeschlagen:
-
Die routinemäßige Durchführung einer selektiven Darmdekontamination wird nicht empfohlen.
-
Sollte die Beatmungsdauer >48h betragen, sollten Endotrachealtuben oder Trachealkanülen mit subglottischer Absaugung verwendet werden – silberbeschichtete Tuben, Tuben mit Polyurethan-Cuff oder mit konischem Cuff werden in der Routine nicht empfohlen.
-
Es sollte kein routinemäßiger Einsatz von geschlossenen Absaugsystemen erfolgen.
-
Bei invasiv beatmeten Patient:innen sollte eine Oberkörperhochlagerung von ≥40° erwogen werden – zuvor sollten hämodynamische Nebenwirkungen bedacht werden.
-
Die Leitlinie spricht sich für die Etablierung eines Maßnahmenbündels zur Prävention einer VAP an der jeweiligen Intensivstation aus.
-
Es gibt keine Empfehlung für oder gegen Probiotika als Prävention der VAP.
Medikamentöse Therapie und Ernährung
Es werden weder Beta-2-Mimetika i.v. oder inhalativ noch Surfactant als Prophylaxe oder Adjuvans bei Patient:innen mit schwerem ARDS empfohlen. Die Leitlinie spricht sich mit einer starken Empfehlung gegen die Anwendung von systemischen Kortikosteroiden bei Patient:innen mit ARDS aus. In der aktuellen „Surviving Sepsis Campaign“-Leitlinie wird die Anwendung von Kortikosteroiden bei ARDS, Sepsis und CAP unter „conditional recommendation“ (bedingte Empfehlung) eingestuft. Die Leitlinie der European Society of Intensive Care Medicine (ESICM) und der European Respiratory Society (ERS) zur schweren CAP spricht eine schwache Empfehlung für systemische Kortikosteroide aus. Auch darin wird die schwere CAP als Ausnahme angeführt. Jedoch wird bei Patient:innen mit invasiver Beatmung aufgrund eines Covid-19-ARDS explizit keine Ausnahme beschrieben.
Ernährung ist auf jeder intensivmedizinischen Abteilung ein nicht zu unterschätzendes Thema. In der aktuellen S3-LL wird bezugnehmend auf die akute respiratorische Insuffizienz eine schwache Empfehlung für eine niedrigkalorische Ernährung in der Frühphase der invasiven Beatmung abgegeben und in der späten Phase für eine normokalorische Ernährungstherapie.
Literatur:
● Fichtner F et al.: S3-Leitlinie Invasive Beatmung und Einsatz extrakorporaler Verfahren bei akuter respiratorischer Insuffizienz Version 2.0.. https://register.awmf.org/de/leitlinien/detail/001-021 ; zuletzt aufgerufen am 14.1.2015 ● Grasselli G et al.: ESICM guidelines on acute respiratory distress syndrome: definition, phenotyping and respiratory support strategies. Intensive Care Med 2023; 49: 727-59 ● Oczenski W: P-SILI: unterschätztes Krankheitsbild in der Intensivbeatmung.Anästhesie Nachrichten 2023; 5: 120-3 ● Scala R, Pisani L: Noninvasive ventilation in acute respiratory failure: which recipe for success? Eur Resp Rev 2018; 27: 180029 ● Westhoff M et al.: S2k-Leitlinie: Nichtinvasive Beatmung als Therapie der akuten respiratorischen Insuffizienz. Pneumologie 2024; 78; 453-514 ● Windisch W et al.: S2k-Leitlinie: Nichtinvasive und invasive Beatmung als Therapie der chronischen respiratorischen Insuffizienz – Revision 2017. Pneumologie 2017; 71: 722-95
Das könnte Sie auch interessieren:
Asthma bronchiale: Herausforderungen bei Kindern und Jugendlichen
Asthma bronchiale ist eine chronische Krankheit, die im Kindesalter andere Herausforderungen mit sich bringt als bei Erwachsenen. Die physikalische Untersuchung sowie die Therapie sind ...