Mangelernährung und ihr Einfluss auf die Wundheilung
Bericht:
Martha-Luise Storre
Der Ernährungszustand hat einen relevanten Einfluss auf Wundheilungsprozesse. Liegt eine Malnutrition bzw. ein Gewichtsverlust vor, so sieht sich der Körper mit konkurrierenden Aufgaben konfrontiert – Muskelerhalt vs. Wundheilung. Welche Folgen hat das für die Dermatologie bzgl. Prävention und Therapie?
Keypoints
-
Mangelernährung bzw. ein Verlust der Magermasse kann sich negativ auf Wundheilungsprozesse auswirken.
-
Vor allem Patient:innen mit geriatrischen, onkologischen sowie gastroenterologischen Indikationen sind von dieser Problematik betroffen.
-
Ein regelmässiges Screening auf Malnutrition wird empfohlen.
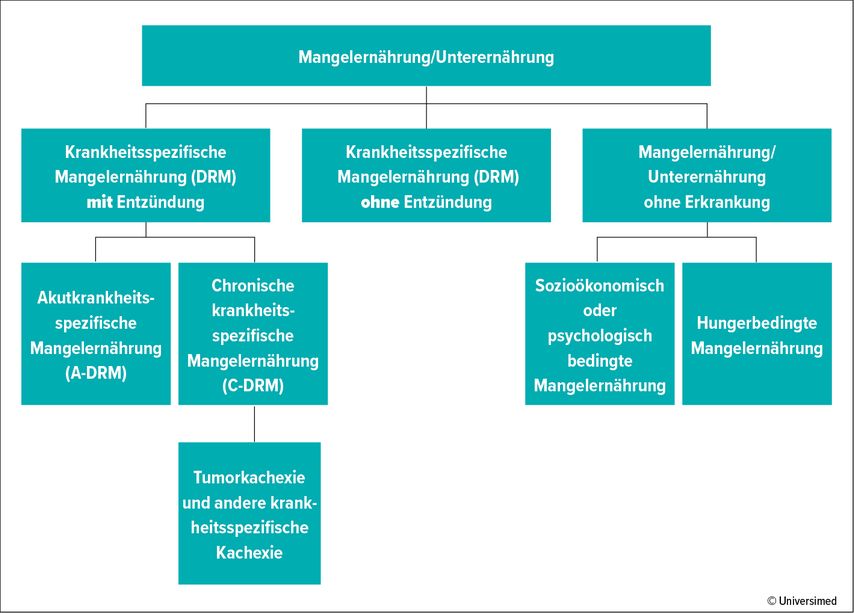
Jede vierte stationär betreute Person in deutschen Krankenhäusern ist mangelernährt, wie eine Untersuchung ergab (n=1886).1 Hierbei waren vor allem ältere Patient:innen in den Fachbereichen der Geriatrie, Onkologie und Gastroenterologie betroffen, erläuterte Prof. Dr. rer. nat. Dorothee Volkert vom Institut für Biomedizin des Alterns der Universität Erlangen-Nürnberg. Doch wie wird eine Mangelernährung definiert? Laut der Deutschen Gesellschaft für Ernährungsmedizin (DGEM) umfasst der Begriff klinisch relevante Mangelzustände, die entweder durch eine reduzierte Nahrungsaufnahme, Malabsorption und Maldigestion, eine erhöhte Proteinkatabolie oder eine Inflammation entstehen.2 Hierbei wird unterschieden in akutkrankheitsspezifische bzw. chronische Mangelernährung mit Inflammation oder krankheitsspezifische Mangelernährung ohne Inflammation. Eine dritte Option ist die Mangelernährung ohne Krankheitsbezug (Abb. 1).
Abb. 1: Diagnosebaum für Mangelernährung. Von der Basisdefinition der Mangelernährung zu ätiologiebasierten Diagnosen (mod. nach Pirlich M et al.)1
Die Global Leadership Initiative on Malnutrition (GLIM) hat Kriterien für das Screening von Patienten auf eine Mangelernährung erarbeitet.3 Hierfür werden zum einen phänotypische Aspekte wie Gewichtsverlust, niedriger BMI und reduzierte Muskelmasse berücksichtigt.
Zum anderen werden ätiologische Kriterien wie eine geringe Essmenge, Malassimilation und Inflammation erfasst. Ist mindestens jeweils ein Punkt aus beiden Gruppen erfüllt, liegt nach GLIM eine Malnutrition vor. Das Screening sollte sich kurz und schnell umsetzen lassen und zur Identifikation gefährdeter Personen beitragen. Zudem sollte es in regelmässigen Abständen wiederholt werden.
Auswirkung auf Heilungsprozesse
Vor allem bei chronischen Wunden liegt ein gestörter Wundheilungsprozess vor. Neben kausalen Faktoren durch die Grunderkrankung, die in über 70% der Fälle vaskulär bedingt sind, beeinträchtigen sekundär lokale Störungen wie Fibrinpersistenz oder ein Migrationsdefekt der Epithelien die Heilung. Als tertiäre, begleitende Faktoren gelten neben dem Lebensalter auch Zytotoxizität, Medikamente und Mangelernährung, führte Priv.-Doz. Dr. med. Romana Lenzen-Großimlinghaus, Chefärztin der Klinik für Geriatrie am Klinikum Ernst von Bergmann in Potsdam, aus. Eine Mangelernährung trage durch fehlende Energie und Substrate zu einem reduzierten Strukturaufbau bei.4
Bei der Wundheilung werden vier Stadien durchlaufen, die Koagulation, die Inflammation, die Proliferation und abschliessend die Differenzierung, erinnerte Lenzen-Großimlinghaus. Vor allem während der Entzündungsphase komme es durch den Wundstress zu Stoffwechselveränderungen. So werden katabole Hormone wie Cortisol und Katecholamine hochreguliert, während der Fettabbau heruntergefahren wird. Parallel steigt der Energieumsatz, auch erkennbar an einer erhöhten Körpertemperatur. Der Glukosebedarf nimmt zu, so dass die hepatische Glukoneogenese mit Verbrauch des gespeicherten Glykogens und anschliessend durch Freisetzung von Aminosäuren aus der Skelettmuskulatur stark angekurbelt wird. In dieser Phase ist eine ausreichende Energiezufuhr durch die Nahrung essenziell.
Für die Proliferation und Differenzierung wiederum werden ausreichend Substrate über die Nahrung benötigt: Kohlenhydrate und Fette sorgen als Makronährstoffe für Energie, Proteine fördern den Strukturaufbau. Vitamine und Spurenelemente wirken unterstützend.
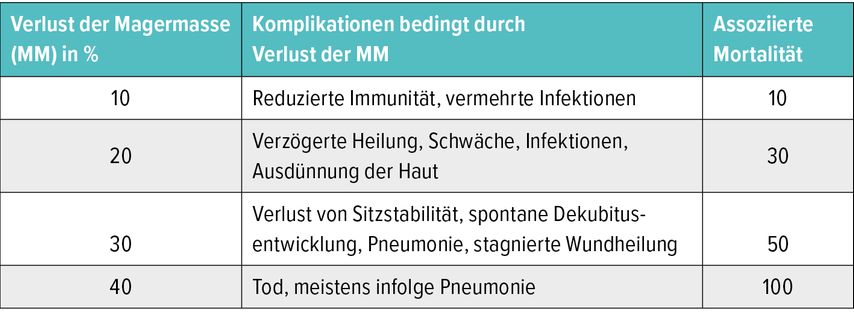
Bei mangelnder Nährstoffzufuhr greift der Körper auf die Energiereserven zunächst in der «Magermasse», d. h. vor allem in der Muskulatur, später auch im Fettgewebe, zurück, die dann zu Ketonen und Glukose verstoffwechselt werden. Liegt eine unzureichende Kalorienzufuhr durch die Nahrung vor, so greift der Körper auf seine eigenen gespeicherten Reserven (Struktur- und Versorgungsproteine, Fettgewebe) zurück, so dass schliesslich eine Protein-Energie-Mangelernährung entsteht, erklärt Lenzen. In dieser Phase wird auch die Wundheilung schrittweise zugunsten des Erhalts der Muskelproteine gedrosselt. Die Expertin betonte, dass bereits eine Reduktion um 20% der Magermasse zu einer verzögerten Heilung, einer Hautausdünnung und einem erhöhten Infektionsrisiko führt. Ein Verlust von 30% geht mit der spontanen Entwicklung von Dekubitus und einer stagnierenden Wundheilung einher, was wiederum mit einer 50%igen Mortalität verbunden ist (Tab. 1).4
Tab. 1: Zusammenhang zwischen Verlust der Magermasse und Komplikationen sowie Mortalität (mod. nach Demling RH)4
Alter und Inappetenz als Risikofaktoren
Eine Studie aus dem Jahr 2019 untersuchte den möglichen Zusammenhang zwischen Inflammation, Appetit und Essmenge älterer Patientinnen und Patienten im Krankenhaus (n=200).5 Die Analyse ergab, dass die Entzündung mittels C-reaktiven Proteins (CRP) als Marker ein Hauptprädiktor für Appetit (p=0,003) ist. Inflammation (p=0,011) und Gebrechlichkeit (p=0,023) erwiesen sich als Hauptprädiktoren für geringe Nahrungsaufnahme.
Auch das Alter an sich stellt einen Risikofaktor dar: «Je höher das Alter, umso langsamer erfolgt die Wundheilung», erläuterte Lenzen-Großimlinghaus. Dies werde durch eine generelle altersabhängig reduzierte Nahrungsaufnahme begünstigt.6 So komme es zu Veränderungen in der zentralnervösen Appetitregulation: Appetit-steigernde Hormone wie Serotonin, Noradrenalin und Neuropeptid Y sind herunterreguliert, während gegensteuernde Hormone wie Dopamin, Leptin oder Cholecystokinin, die eine Sättigung hervorrufen, zunehmen. Besonders hob die Expertin in diesem Zusammenhang die Entzündungsmediatoren TNF-αund IL-6 hervor, die ebenfalls zur Sättigung beitragen.
Therapeutische Massnahmen
Wurde im Rahmen eines Screenings bei einem Patienten eine Mangelernährung festgestellt, sollte ein Ernährungs-Assessment durchgeführt und anschliessend ein Ernährungsplan aufgestellt werden. Die Leitlinie des European Pressure Ulcer Advisory Panel (EPUAP) zur Dekubitusbehandlung empfiehlt bei einem Risiko für oder bei bereits manifester Mangelernährung eine Energiezufuhr pro Tag von 30–35kcal/kg Körpergewicht (KG) und eine Proteinzufuhr pro Tag von 1,5g/kg KG.7 Zudem sollten den Betroffenen hochkalorische Protein- sowie Arginin-, Zink- und antioxidative Nahrungsergänzungsmittel angeboten werden. Ultimativ können enterale und parenterale Massnahmen ihre Anwendung finden.
Auch die 2023 publizierte S3-Leitlinie zur Lokaltherapie schwerheilender und/oder chronischer Wunden aufgrund von peripherer arterieller Verschlusskrankheit, Diabetes mellitus oder chronischer venöser Insuffizienz hat die Bedeutung der Ernährung als adjuvante Massnahme erkannt, so die Expertin. Für detailliertere Empfehlungen werde auf die S3-Leitlinien «Klinische Ernährung in der Chirurgie» sowie «Klinische Ernährung in der Geriatrie» verwiesen – Letztere befindet sich derzeit im Update-Prozess.
Quelle:
Symposium «Wunde und Ernährung» im Rahmen des 6. Nürnberger Wundkongresses am 23. November 2023
Literatur:
1 Pirlich M et al.: The German hospital malnutrition study. Clin Nutr 2006; 25(4): 563-72 2 Valentini L et al.: DGEM-Terminologie in der klinischen Ernährung. Aktuel Ernahrungsmed 2013; 38: 97-111 3 Cederholm T et al.: GLIM criteria for the diagnosis of malnutrition - a consensus report from the Global Clinical Nutrition Community. Clin Nutr 2019; 38(1): 1-9 4 Demling RH: Nutrition, anabolism, and the wound healing process: an overview. Eplasty 2009; 9: e9 5 Sieske L et al.: Inflammation, appetite and food intake in older hospitalized patients. Nutrients 2019; 11(9): 1986. 6 Robinson SM et al.: Does nutrition play a role in the prevention and management of sarcopenia? Clin Nutr 2018; 37(4): 1121-1132 7 Dorner B et al.: The role of nutrition in pressure ulcer prevention and treatment: National Pressure Ulcer Advisory Panel white paper. Adv Skin Wound Care 2009; 22(5): 212-21
Das könnte Sie auch interessieren:
Amyotrophe Lateralsklerose – was ist neu?
Mit einer durchschnittlichen Lebenserwartung von zwei bis vier Jahren ist die amyotrophe Lateralsklerose (ALS) eine oft rasch verlaufende Erkrankung, die vergleichsweise häufig auftritt ...
Positive 2-Jahres-Daten zu Methylphenidat
Eine medikamentöse Behandlung von ADHS erfolgt meist über einen Zeitraum von mehreren Jahren. Die ADDUCE-Studie liefert nun erste Daten zur Sicherheit und Wirkung der Methylphenidat- ...
Sectioindikationen im Wandel der Zeit
Wie viele Sectioindikationen kennen Sie? Nehmen Sie sich einen kurzen Augenblick Zeit und gehen Sie die Ihnen geläufigen Indikationen im Kopf durch. Kommen Sie auf zehn verschiedene ...