Narbenbehandlungen und Korrektureingriffe in der Praxis
Autor:
Dr. med. Michael Kaun
BG Klinikum Bergmannstrost
Klinik für Plastische und Handchirurgie, Brandverletztenzentrum
Merseburger Strasse 165
06112 Halle
E-Mail: Michael.kaun@bergmannstrost.de
Sowohl symptomatische und funktionell einschränkende Narben als auch ästhetisch störende und die Lebensqualität beeinträchtigende Vernarbungen machen eine differenzierte Narbentherapie erforderlich.
Atrophe und hypotrophe Narben stellen häufig ein ästhetisches Problem dar, führen aber selten zu funktionellen Einschränkungen. Bei hypertrophen Narben sieht die Problematik oft ganz anders aus. So finden sich häufig neben ästhetischen Problemen symptomatische Beschwerden wie z.B. Juckreiz und/oder Schmerzen. An ungünstigen Lokalisationen, wie z.B. an Gelenken, können diese Narbenformationen sogar zu funktionellen Einschränkungen (Narbenkontrakturen) führen. Keloide weisen selten funktionelle Probleme auf, sind häufig jedoch ästhetisch störend und weisen nicht selten einen starken Juckreiz auf.
Beide Formen – sowohl symptomatische und funktionell einschränkende als auch ästhetisch störende und die Lebensqualität beeinträchtigende Narben – erfordern im klinischen Alltag eine differenzierte Narbentherapie.
Die Therapieziele sind mit den Patienten zu besprechen und orientieren sich an den Beschwerden. Wichtig sind die ausführliche Erörterung der Problemsituation sowie mögliche Optionen und die damit verbundenen potenziellen Risiken und Komplikationen.
Dokumentation
Da die Narbentherapie häufig sehr langwierig ist, ist eine aussagekräftige Dokumentation des Therapieverlaufes wichtig. Diese besteht aus einer Fotodokumentation, der Dokumentaion der Ausdehnung in der Fläche und ggf. der Erhabenheit der Narben. Auch die subjektiven erhobenen Befunde, wie z.B. ein Rückgang des Juckreizes oder der Schmerzen, werden erfasst. Der Vancouver Scar Scale, ursprünglich zur Beschreibung von Verbrennungsnarben entwickelt, kann zur Narbendokumentation mit herangezogen werden.
Konservative Therapie
Die Narbentherapie ist nie standardisiert und immer mit dem Patienten individuell zu besprechen. Häufige konservative Therapiemethoden sind die intraläsionale Injektion von Glukokortikoiden, die Anwendung der Kryotherapie, die Kompressionstherapie, Strahlentherapie, Silikontherapie, das Microneedling und die Lasertherapie.
Glukokortikoide
Glukokortikoide finden insbesondere bei der Therapie von Keloiden und hypertrophen Narbensträngen Anwendung.1 Durch die intraläsionale Injektion von Glukokortikoiden wird die Kollagensynthese verringert und die Fibroblastenproliferation gehemmt. Am häufigsten wird Triamcinolon in den Dosierungen 10mg/ml und 40mg/ml angewendet. Die Injektion wird beendet, sobald die Narbe weiss ist (sog. Blanching-Effekt). Die Injektionen können in 4- bis 6-wöchigen Abständen wiederholt werden.2 Da diese durchaus schmerzhaft sein können, wird eine Kombination mit einer oberflächlichen Vereisung empfohlen. Sollte nach 3 Therapien das Therapieziel nicht erreicht worden sein, ist die Therapie zu ergänzen bzw. umzustellen.
Kryotherapie
Bei der Kryotherapie, die insbesondere bei Keloiden Anwendung findet, werden oberflächliche Verfahren (Spray) und die intraläsionale Anwendung unterschieden. Durch die Kälte kommt es zu einer Alteration des Gewebes mit anschliessendem Zelltod. Die Prozedur wird auch in 4- bis 6-wöchigen Abständen wiederholt, bis ein Therapieerfolg zu verzeichnen ist. Bei der intraläsionalen Anwendung wird Stickstoff mit speziellen doppellumigen Nadeln in die Narbe injiziert. Durch die Gewebeerfrierung kommt es häufig zu Blasenbildung, die eine nachfolgende Wundbehandlung erforderlich macht. Erst nach vollständiger Abheilung ist eine weitere Therapie möglich. Wie auch bei der Anwendung von Glukokortikoiden kann es bei der Kryotherapie zu Pigmentstörungen kommen. Dies kann insbesondere von dunkelhäutigen Patienten als störend empfunden werden. Hierüber ist vor der Behandlung aufzuklären.
Kompressionstherapie
Die Kompressionstherapie kann bei Keloiden und hypertrophen Narben angewendet werden und hat allein oder kombiniert mit Silikon sicher die höchste Priorität in der konservativen Narbentherapie. Bei Spalthauttransplantaten sollte diese bereits frühzeitig nach Einheilung der Transplantate prophylaktisch angewendet werden.3 Durch den Druck auf die Narbe kommt es zu einer Perfusionsminderung und Beschleunigung der Kollagenreifung mit konsekutiver Abflachung der Narbe. Die Kompressionstherapie wird häufig bei ausgedehnten flächigen hypertrophen Narben, z.B. nach Verbrennungsverletzungen, angewendet, kann aber auch bei lokal begrenzten Keloiden eingesetzt werden. Der Druck sollte zwischen 20 und 30mmHg betragen und entspricht damit etwa der Kompressionsklasse 2. Die Kompressionstherapie sollte mindestens 6 Monate, eher 12–24 Monate durchgeführt werden. Aufgrund der langen Therapiedauer sind regelmässige Reevaluationen notwendig, um bei einem Nachlassen der Kompressionswirkung neue Kompressionsbekleidung rezeptieren zu können.
Strahlentherapie
Nach Exzision eines Keloids besteht die Indikation zur Strahlentherapie. Durch die Strahlentherapie werden die Fibroblasten und Myofibroblasten in ihrer Proliferation gehemmt. Weiter besteht ein antiinflammatorischer Effekt. In der Regel wird eine Brachytherapie mit einer Gesamtdosis von 12–14Gy durchgeführt. Die erste Bestrahlung sollte direkt an die Resektion anschliessen.4
Silikon
Silikon kann allein in Form von Silikonpflastern und Silikongelen eingesetzt werden, wird häufig aber auch in Kombination mit der Kompressionstherapie durch fest eingenähte Silikonplatten im Narbenbereich eingesetzt. Der Wirkmechanismus ist nicht endgültig geklärt. Unter der Anwendung von Silikon konnten eine Reduktion der Mastzellen und eine Reduktion der Fas-Antigene aus intraläsionalen Fibroblasten gezeigt werden. In mehreren Studien konnte der positive Effekt von Silikon, auch in Kombination mit einer Kompressionstherapie, aufgezeigt werden.5,6
Laserbehandlung
Zur Laserbehandlung wird an dieser Stelle auf den sehr guten Übesichtsartikel «Übersicht über Narbenbehandlungen», erschienen im letzten Jahr in dieser Zeitschrift, verwiesen.7
Microneedling
Microneedling kann sowohl bei hypertrophen Narbensträngen als auch bei flächigen Narben eingesetzt werden.8 Auch bei hypotrophen Narben, insbesondere im Gesicht oder bei Striae distensae, wird das Microneedling angewandt. Im Gegensatz zum kosmetischen Needling, bei dem Nadellängen zwischen 0,1 und 0,5mm eingesetzt werden, wird beim Microneedling die Haut mit multiplen Nadeln mit einer Länge von 1,5–3mm perforiert. Diese Nadeln können auf einem Roller oder auch auf einem Stempel aufgebracht sein. Die Therapie erfolgt nach Auftragen von einer schmerzlindernden Salbe oder – bei ausgedehnten Behandlungen – auch in Narkose. Das Needling erfolgt mit Druck in horizontaler, vertikaler und diagonaler Richtung. Durch die intradermalen Mikrotraumen kommt es zu multiplen Blutungen in der papillären Dermis mit Expression spezifischer Wachstumsfaktoren und nachfolgender Kollageninduktion und einem besseren Narbenbild.9 Prä- und postinterventionell wird die topische Anwendung von Vitamin A, C und E als Antioxidanzien empfohlen.
Durch die Perforation der Haut besteht ein Infektionsrisiko, das Microneedling bei Keloiden ist obsolet. Die Therapie kann nach einigen Wochen wiederholt werden. Unserer eigenen Erfahrung zufolge kann eine ein- oder zweimalige Wiederholung sinnvoll sein, weitere Needlings führen dann zu keiner wesentlichen Verbesserung.
Operative Therapie
Bei funktionseinschränkenden Narbenkontrakturen wie auch bei ästhetisch störenden Narben besteht die Indikation zur operativen Therapie. Hier kommen viele Verfahren der plastischen Chirurgie zur Anwendung: die Narbenexzision und Primärverschluss, W-Plastiken, Z-Plastiken, Voll- und Spalthauttransplantate, lokale und Fernlappenplastiken bis zu freien Lappenplastiken. Neben den sonst üblichen Risiken ist allen diesen Therapien das Risiko einer Verschlechterung des Ausgangsbefundes gemein. Die operative Narbentherapie bedarf einer sehr sorgfältigen Indikationsstellung und ebenso sorgfältigen und ausführlichen Aufklärung der Patienten.
Absolute Indikationen für eine operative Narbentherapie sind z.B. ein narbiges Ektropium oder freiliegende funktionelle Strukturen. Indikation für eine frühzeitige Korrektur sind Narbenkontrakturen.
Exzision und Primärverschluss/W-Plastiken
Die Exzision einer Narbe mit anschliessendem Primärverschluss ist selten indiziert bzw. möglich, das Risiko eines Rezidivs hoch. Durch W-Plastiken kann die Spannung der Narbe und damit auch das Rezidivrisiko reduziert werden. Die Narbe wird sägeartig exzidiert und die kleinen Läppchen gegeneinander verschränkt vernäht. Dadurch kommt es zu einer Schrumpfung und einem besseren Erscheinungsbild der Narbe.
Z-Plastik
Bei der Z-Plastik wird durch eine Verschränkung von zwei gegenläufigen Lappen, abhängig vom Winkel der Schenkel, ein Längengewinn erzielt. Hiermit können gelenkübergreifende Kontrakturen aufgehoben werden. Bei Narben, die senkrecht zu den Hautspannungslinien verlaufen und dadurch hypertroph und auffällig sind, kann durch Z-Plastiken eine Korrektur der Zugrichtung und damit eine Verbesserung des Narbenbildes erzielt werden.
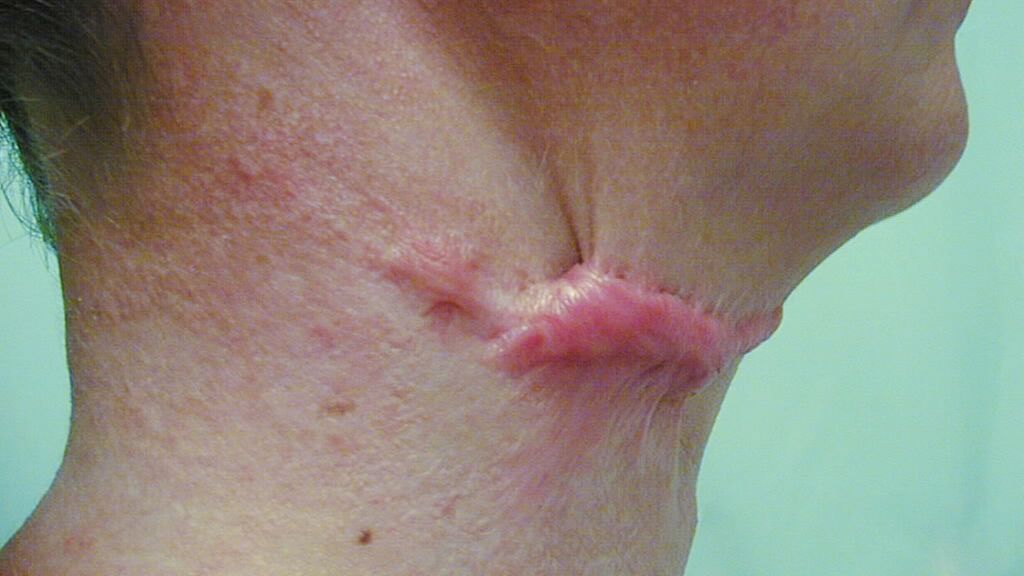
Die Abb. 1 zeigt eine submentale Kontraktur vor und nach Auflösung mit einer doppelten Z-Plastik.
Abb. 1: A zeigt eine submentale Narbenkontraktur, B zeigt die Auflösung der Kontraktur durch 2 Z-Plastiken
Hauttransplantation
Bei flächigen hypertrophen Narben, mitunter auch bei narbigen Kontrakturen, z.B. am Ellenbogengelenk, kann eine solche Kontraktur durch ein Spalthauttransplantat aufgehoben werden. Von entscheidender Bedeutung ist die vollständige Exzision der Narbe vor der Transplantation. Nach Einheilung des Transplantates schliesst sich eine mehrmonatige Kompressionstherapie an. Bedacht werden muss bei dieser Indikation immer das mögliche Schrumpfen der Transplantate und damit das Rezidiv der Kontraktur. Die Anwendung eines Vollhauttransplantates verringert das Risiko der Schrumpfung, schränkt aber die zu behandelnde Fläche aufgrund der limitiert zu entnehmenden Vollhaut ein. Häufig wird das Vollhauttransplantat an der Hand angewendet. Zusätzlich zum Spalthauttransplantat kann ein Dermisersatzprodukt eingesetzt werden. Mit diesen Produkten kann einerseits der Wundgrund für eine Transplantation optimiert werden (zweizeitiges Vorgehen) oder andererseits ein besseres Gleiten des Transplantates auf dem Wundgrund erzielt werden. Die Industrie bietet zahlreiche Produkte an. Diese bestehen aus einem synthetischen Polymer oder porcinen bzw. bovinen Kollagenmatrizes.
Die Abb. 2 (A–C)zeigt eine Narbenplatte in der Hohlhand nach Verbrennungsverletzung. Die Narbe wurde exzidiert und mit einem Vollhauttransplantat gedeckt.
Abb. 2: A zeigt die Narbenplatte in Hohlhand nach Verbrennung, B nach Narbenexzision und C nach Vollhauttransplantation
Lokale Lappenplastiken
Lokale Lappenplastiken werden aus der direkten Umgebung zur Deckung entnommen. Dies können Rotations-/Transpositions- oder Vorschublappen sein. Mit diesen Lappen können Defekte nach Narbenexzision insbesondere im Gesichtsbereich und an der Hand gedeckt werden.
Insellappen
Der Insellappen ist eine Sonderform der gestielten Lappenplastiken, bei der der Lappen keine häutige Verbindung zu seinem Ursprungsort besitzt und nur noch an den Gefässen gestielt ist. Ein gestielter Latissimus-dorsi-Lappen, z.B. zur Deckung einer narbigen Kontraktur in der Axilla, ist so ein Lappen.
Fernlappen
Bei diesen Lappen wird Gewebe von einer körperfernen Stelle zur Deckung eines Defektes auch nach Narbenexzision genommen. Ein typisches Beispiel ist der Leistenlappen, der zur Defektdeckung an der Hand eingesetzt wird. Die Hand wird für etwa 3 Wochen in die Leiste eingenäht. Nach etwa 3 Wochen sind Gefässe aus der Hand in den Lappen eingewachsen und die Durchblutung des Gewebes ist auch nach Trennung des Lappens gewährleistet. Mit der Weiterentwicklung der freien Lappen, insbesondere der Perforatorlappen, haben die Fernlappen stark an Bedeutung verloren. Ein auch heute noch gebräuchlicher Fernlappen ist der Cross-Finger-Lappen an der Hand. Hiermit können z.B. narbige Kontrakturen an den Fingern mit Gewebe vom Nachbarfinger aufgelöst werden.
Ein weiterer Fernlappen in der Narbentherapie ist der supraklavikuläre Lappen zur Aufhebung einer mentosternalen Kontraktur, häufig nach einer Verbrennungsverletzung.
Freie Lappen
Bei freien Lappen wird das Gewebe an einer Stelle entnommen und an eine andere mikrochirurgisch transplantiert. Dabei werden die arteriellen und venösen Gefässe anastomosiert, um die Durchblutung des Gewebes am Ort des Defektes zu gewährleisten. Ggf. kann durch die Koaptation eines Nervs auch die Sensibilität in diesem Areal wiederhergestellt werden. Narbige Kontrakturen an den Ellenbogen- oder Handgelenken können z.B. mit einem freien ALT-Lappen vom Oberschenkel aufgehoben werden. Eine Deckung mit einem freien Latissimus-dorsi-Lappen nach Resektion einer instabilen Narbenplatte hochparietal nach Verbrennung ist in der Abb. 3 zu sehen.
Abb. 3: A zeigt instabile Narben hochparietal nach Verbrennungsverletzung, B die Deckung mit freiem Latissimus-dorsi-Lappen
Expander
Wenn nicht genügend Gewebe für eine lokale Lappenplastik zur Verfügung steht und das Problem auch mit einer freien Lappenplastik nicht behoben werden kann, hat sich der Einsatz von Expandern bewährt. Dabei handelt es sich um ein hohles Silikonimplantat, das unter die gesunde Haut in unmittelbarer Nachbarschaft der Narbe oder des Defektes implantiert wird. Über ein Port-Ventil, entweder im Expander integriert oder über einen Schlauch etwas entfernt, wird dieser Expander in mehreren Sitzungen mit Flüssigkeit aufgefüllt und das Gewebe expandiert. Bei ausreichender Expansion hat man sich so Gewebe für eine lokale Lappenplastik geschaffen. Zunächst wird die Narbe entfernt und anschliessend der Defekt mit dem präexpandierten Gewebe gedeckt. Hiermit können auch grössere Defekte gedeckt werden. Das perioperative Infektrisiko sollte bedacht werden.
Fazit
Es gibt keine standardisierte Narbentherapie. Diese ist immer gemeinsam mit dem Patienten festzulegen. Bei ausbleibendem Erfolg können mehrere Therapien kombiniert werden. Dabei ist ein Therapieerfolg nur schwer vorherzusagen und auch über eine mögliche Verschlechterung müssen die Patienten aufgeklärt werden.
Literatur:
1 Yin Q et al.: Intralesional corticosteroid administration in the treatment of keloids: a survey among Dutch dermatologists and plastic surgeons. J Dermatolog Treat 2023; 34(1): 2159308 2 Juckett G, Hartman-Adams H: Management of keloids and hypertrophic scars. Am Fam Physician 2009; 80(3): 253-60 3 Engrav LH et al.: 12-year within-wound study of the effectiveness of custom pressure garment therapy. Burns 2010; 36(7): 975-83 4 Rio E et al.: Perioperative interstitial brachytherapy for recurrent keloid scars. Plast Reconstr Surg 2009; 124(1): 180e-1e 5 Carney SA et al.: Cica-Care gel sheeting in the management of hypertrophic scarring. Burns 1994; 20(2): 163-7 6 Li-Tsang CW et al.: A randomized clinical trial to study the effect of silicone gel dressing and pressure therapy on posttraumatic hypertrophic scars. J Burn Care Res 2010; 31(3): 448-57 7 Aslanel F: Übersicht über Narbenbehandlungen. in: Leading Opinions Dermatologie und Plastische Chirurgie 1/2023 8 Juhasz MLW, Cohen JL: Microneedling for the treatment of scars: an update for clinicians. Clin Cosmet Investig Dermatol 2020; 13: 997-1003 9 Téot L et al.: Minimal Invasive Technologies for Treatment of HTS and Keloids: Medical Needling. Textbook on Scar Management: State of the Art Management and Emerging Technologies. Cham: Springer, 2020. DOI: 10.1007/978-3-030-44766-3_34
Das könnte Sie auch interessieren:
Der freie mikrovaskuläre SCIP zur Radialis-Hebedefektdeckung
Der freie Radialislappen ist insbesondere in der Kopf-Hals-Chirurgie ein bewährter Standard zur Rekonstruktion. Trotz seiner Vorteile bleibt die Versorgung der Lappenentnahmestelle am ...
Lebensqualität durch minimalinvasive funktionelle Gaumenrekonstruktion
Die funktionelle Rekonstruktion im Kopf-Hals-Bereich zählt zu den anspruchsvollsten Aufgaben moderner Chirurgie, da sie zentrale Lebensfunktionen unmittelbar betrifft. Wenn der weiche ...
Einblicke in die Geschichte des Botulinumtoxins
Die Geschichte der Entstehung des Botulinumtoxins ist bemerkenswert: Vom gefürchteten Lebensmittelgift entwickelte es sich zu einem etablierten, weltweit eingesetzten Arzneimittel mit ...