Risques du tabagisme pour la santé – sevrage tabagique
Auteure:
Dre méd. Alice Zürcher
FMH Pneumologie
Fähigkeitsausweis Schlafmedizin
FMH Innere Medizin
Praxisgemeinschaft alfaré debrunner seebach, Uster
E-mail: alice.zuercher@hin.ch
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
«Un fumeur avide qui lit et relit l’importance des risques du tabagisme pour sa santé cesse dans la plupart des cas ... de lire», avait déclaré Winston Churchill. «Le tabac est le seul produit de consommation légal qui tue lorsqu’il est utilisé exactement comme voulu par le fabricant», selon l’OMS. Ces deux citations témoignent de la problématique du tabagisme, de ses effets sur la santé et de la difficulté à réussir à arrêter de fumer. Ce sont ces aspects qui sont mis en lumière ici.
Keypoints
-
Le tabagisme est un problème de santé grave qui entraîne une morbidité et une mortalité très élevées.
-
La nicotine a un potentiel addictif énorme, la dépendance psychique et physique doit être abordée dans le cadre d’une consultation de sevrage tabagique.
-
La consultation professionnelle selon la méthode des «5A» pour soutenir un changement de comportement, associé à des substituts nicotiniques ou des médicaments, présente les taux de réussite les plus élevés.
-
Il existe encore trop peu d’études indépendantes et de données à long terme sur les dispositifs électroniques de nicotine et de tabac pour que leur utilisation puisse être recommandée sans réserve dans le cadre d’une consultation de sevrage tabagique.
Épidémiologie en Suisse
En Suisse, 29,3% des hommes et 23,4% des femmes fument, ce qui est supérieur à la moyenne internationale.1,2 La prévalence du tabagisme est la plus élevée chez les adolescents et les jeunes adultes. Jusqu’à présent, ce sont surtout les cigarettes traditionnelles qui sont fumées; les dispositifs électroniques (cigarettes électroniques, produits de tabac chauffés) font l’objet d’une forte publicité et sont très populaires, notamment auprès des jeunes. On peut s’attendre à une forte hausse de la consommation de ces produits dans les années à venir.1,3
Chaque année, environ 9500 personnes meurent des effets du tabagisme en Suisse1,4: 45% de cancer (cancer du poumon, autres cancers), 17% de BPCO, 35% de maladies cardiovasculaires.4 L’espérance de vie des fumeurs est inférieure d’environ 10 ans.5
Composants de la fumée de cigarette et effets de la nicotine
Jusqu’à présent, au moins 4000 substances (particules solides, gaz) ont pu être isolées dans la fumée de cigarette. La combustion du tabac produit du goudron qui se dépose dans les voies respiratoires, endommage la muqueuse bronchique et dans lequel sont liées jusqu’à 70 substances cancérigènes. Elles agissent localement (cancers de la cavité buccale, du larynx, du poumon), mais aussi par absorption dans la circulation (cancers de l’urothélium, du sein, du col de l’utérus, du côlon, leucémie et autres). Les particules fines produites par combustion favorisent la bronchite chronique. Le monoxyde de carbone (CO) produit par combustion (incomplète) prend la place de l’oxygène sur l’hémoglobine et diminue ainsi la saturation en oxygène du sang. Il est également possible d’isoler dans la fumée de cigarette du mercure, de l’arsenic, du radon, du formaldéhyde, du plomb, du nickel, de l’acide cyanhydrique (pour ne citer que quelques substances toxiques).6
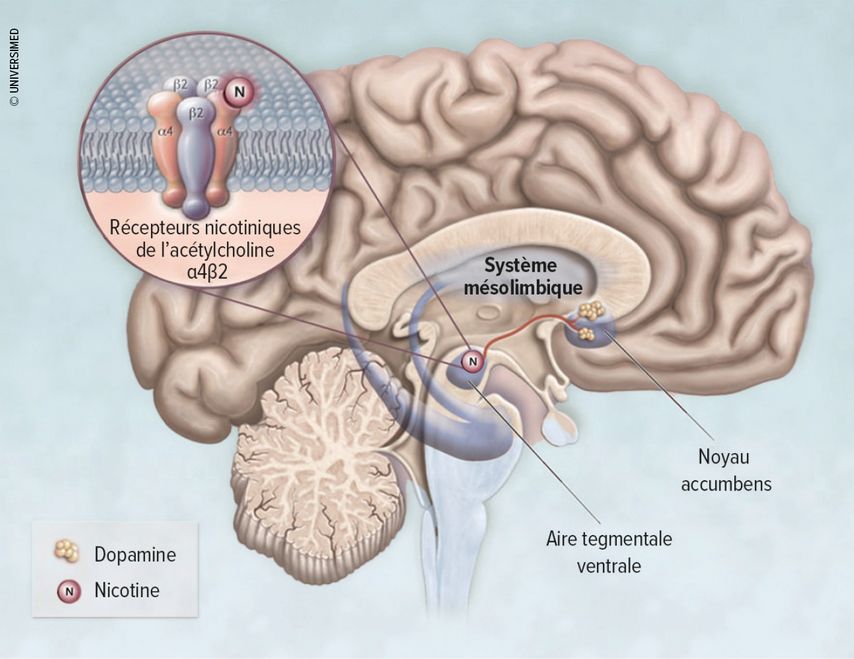
La nicotine, un alcaloïde contenu dans le tabac, est une substance addictive très puissante, comparable à l’héroïne et à la cocaïne. En raison de sa similitude avec l’acétylcholine, elle se lie aux récepteurs nicotiniques de l’acétylcholine de type α4β2 dans l’aire tegmentale ventrale et entraîne une libération de dopamine dans le noyau accumbens (système de récompense) (Fig. 1).7 Une baisse du taux de nicotine entraîne un désir de fumer («craving») et des symptômes de sevrage. L’ajout d’additifs accélère l’absorption de la nicotine dans les alvéoles, de sorte qu’elle afflue en quelques secondes dans le système nerveux central.8
Fig. 1: Le rôle du système dopaminergique-mésolimbique dans les effets de la nicotine (adapté selon Benowitz N 2010)7
Effets de la fumée de cigarette sur la santé
La fumée de cigarette inhalée accélère la perte de fonction pulmonaire et conduit ainsi à la BPCO. Fletcher et Peto ont pu montrer dès 1977 qu’un sevrage tabagique pouvait stopper cette perte accélérée9 (Fig. 2). Ce lien peut être utilisé dans la consultation de sevrage tabagique comme motivation pour arrêter de fumer: «Le plus tôt sera le mieux – mieux vaut tard que jamais!» La nicotine et d’autres composants de la fumée de cigarette entraînent un dysfonctionnement endothélial, une vasoconstriction, une activation de la coagulation et favorisent ainsi l’hypertension artérielle, la sclérose vasculaire/coronarienne et les ischémies. Les fumeurs (à partir de 20 cigarettes/jour) présentent un risque d’infarctus du myocarde multiplié par 4 par rapport aux non-fumeurs.6 Le risque périopératoire est accru: la nicotine augmente la réponse au stress (tachycardie, hypertension, vasoconstriction), le CO est pro-arythmique et diminue la distribution d’O2 aux tissus. La cicatrisation des plaies est retardée et la sensibilité aux infections est accrue. De plus, les fumeurs présentent souvent des maladies préexistantes (BPCO, hypertension, maladie coronarienne) qui augmentent davantage le risque opératoire.11
Fig. 2: La «courbe de Fletcher» montre l’évolution naturelle de l’obstruction chronique des voies respiratoires en fonction du statut tabagique (adapté selon Kotz D et al. 2007)10
Le tabagisme favorise la dysfonction érectile chez les hommes et les cycles anovulatoires chez les femmes. Les complications de la grossesse (avortements spontanés, décollement prématuré du placenta, rupture prématurée des membranes, mortinatalité) sont plus fréquentes. Les nouveau-nés de fumeuses sont plus petits et pèsent moins lourds que ceux de non-fumeuses, ils présentent un risque accru de malformations congénitales et de syndrome de mort subite du nourrisson. Les enfants exposés au tabagisme passif ont plus souvent des infections respiratoires et développent plus souvent de l’asthme bronchique. Le développement neuropsychologique peut être affecté et le risque de lymphome est accru.6
Aide pour arrêter de fumer – consultation de sevrage tabagique
Selon l’enquête suisse sur la santé de 2017, 62% des fumeurs souhaitent arrêter.1 Une maladie aiguë ou une intervention médicale prévue sont des moments propices à un sevrage tabagique temporaire ou définitif («teachable moment»).
La méthode des «5A» a fait ses preuves dans la consultation de sevrage tabagique:12
-
«Ask»: demander le statut tabagique à chaque consultation
-
«Advise»: conseiller le sevrage tabagique de manière claire et ferme
-
«Assess»: évaluer la motivation
-
«Assist»: proposer une aide au sevrage tabagique/orienter vers un service d’aide au sevrage tabagique
-
«Arrange»: effectuer des contrôles réguliers/prévenir les rechutes
Le degré de sévérité de la dépendance à la nicotine peut être évalué à l’aide du test de Fagerström pour la dépendance à la nicotine (Tab. 1).13,14 Les facteurs les plus importants pour une dépendance sévère sont le nombre de cigarettes fumées (>15/j) et l’intervalle de temps entre le lever le matin et le moment où la première cigarette est fumée (dans les 30 minutes). En cas de dépendance sévère à la nicotine, un traitement de support médicamenteux est judicieux: les substituts nicotiniques conviennent très bien à cet effet. Il est recommandé d’appliquer le «schéma basal-bolus». Un dispositif transdermique (disponible en trois concentrations) délivre de la nicotine pendant 16 ou 24 heures. Il existe différentes préparations à courte durée d’action qui aident à surmonter le «craving»: comprimés à sucer, comprimés sublinguaux, solution pour pulvérisation buccale. L’utilisation de pastilles dépôt à mâcher nécessite l’instruction de la technique correcte («chew and park»). Un inhalateur de nicotine (cartouche imprégnée de nicotine) permet de garder le geste, car il doit être «fumé». La nicotine contenue dans ces substituts, qui sont tous en vente libre, est absorbée par la peau ou les muqueuses, elle agit donc moins rapidement que la nicotine inhalée et ne provoque pas de «kicks». Il est important d’utiliser un dosage suffisamment élevé, de prendre le médicament pendant une durée suffisamment longue et de réduire la dose progressivement sur plusieurs semaines. C’est l’envie de fumer qui est déterminante pour le dosage et la durée de la prise.3
La varénicline (Champix®), un agoniste partiel des récepteurs nicotiniques, n’est plus disponible depuis 2021. Un autre médicament non nicotinique qui peut aider à arrêter de fumer est le bupropion (Zyban®, Wellbutrin®). Zyban®, qui est autorisé pour le sevrage tabagique, n’est plus non plus commercialisé actuellement. L’antidépresseur Wellbutrin®, délivré sur ordonnance, peut être prescrit en remplacement. Il agit sur les récepteurs nicotiniques de l’acétylcholine et inhibe sélectivement la recapture de la dopamine et de la noradrénaline. Il s’agit donc d’un antagoniste non compétitif des récepteurs nicotiniques. Pour aider au sevrage tabagique, une prescription sur 7 à 12 semaines est recommandée (1ère semaine: 150mg, 1–0–0, à partir de la 2e semaine: 1–0–1, à 8 heures d’intervalle).15
Les substituts nicotiniques et les médicaments (bupropion) ne sont pas des remèdes miracles. La seule prescription de ces produits ne permet pas d’atteindre le but recherché. Pour parvenir à arrêter de fumer, un changement de comportement doit avoir lieu (modèle transthéorique de changement selon Prochaska et Di Climente16). Dans le cadre d’une consultation professionnelle, on travaille avec le «motivational interviewing» selon Miller et Rollnick17 et la communication orientée vers les solutions: les fumeurs doivent être pris en charge sur le plan psychologique. Ils doivent formuler eux-mêmes les avantages d’un sevrage tabagique et trouver des alternatives. Le «craving» dure 3 à 5 minutes, il faut combler ce temps, par exemple en buvant de l’eau, en mangeant un fruit, en faisant des exercices avec les doigts, en montant les escaliers, etc. Se fixer des objectifs et élaborer un plan peut aider.
Il existe différentes aides au sevrage tabagique. Les hôpitaux et autres établissement proposent des consultations individuelles. Les ligues contre le cancer et les ligues pulmonaires organisent des cours pour arrêter de fumer (également en ligne). Sous le patronage du Fonds de prévention du tabagisme et la direction opérationnelle de la Ligue contre le cancer, un service de conseil téléphonique gratuit est proposé (ligne stop-tabac: 0848 000 181). Outre les quatre langues nationales, la consultation est proposée dans cinq autres langues.18 L’offre est actuellement en cours de révision (mise à jour: juin 2023) et doit être étendue.19 Il existe une étroite collaboration avec l’AT Association suisse pour la prévention du tabagisme3 et avec Infodrog20. Toutes les informations et offres sont regroupées sur le site www.stopsmoking.ch21. Le site fournit de nombreuses informations utiles pour les fumeurs ainsi que des informations générales qui intéressent également les spécialistes. Les personnes souhaitant arrêter de fumer peuvent se faire accompagner par un coach virtuel via une application.
Il faut savoir que trois à sept tentatives de sevrage tabagique sont généralement nécessaires pour parvenir à maintenir une abstinence durable.21 Il vaut par exemple la peine de poser des questions après 3, 6 et 12 mois afin de détecter les rechutes et de proposer une aide supplémentaire.
Dispositifs électroniques de nicotine et de tabac
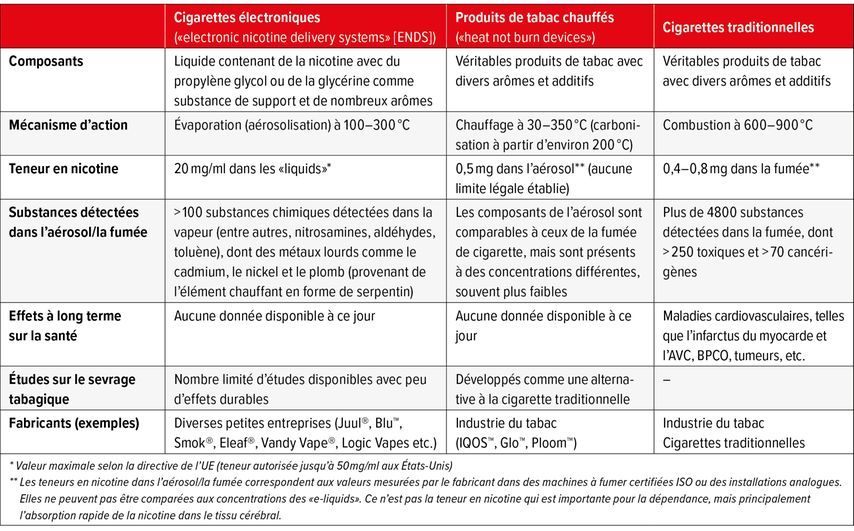
Il convient de faire la distinction entre ce que l’on appelle les «electronic nicotin delivery systems» (ENDS, cigarettes électroniques) et les produits de tabac chauffés. Dans les deux cas, un aérosol se forme et est inhalé. Le Tableau 222 donne un aperçu des composants, du mécanisme d’action, de la teneur en nicotine, des substances détectées et des effets sur la santé.
Tab. 2: Représentation schématique: cigarettes électroniques et produits de tabac chauffés (tiré de: Barben J, Künzli N: Swiss Med Forum 2019; 19: 531-6, published under the copyright license CC BY-NC-ND 4.0)
Les cigarettes électroniques comprennent une batterie, un élément chauffant et un réservoir dans lequel on verse un «liquid». Les substances de support des «liquids» sont le propylène glycol et la glycérine. On trouve aussi différents arômes et, dans la plupart des cas, de la nicotine. Cette dernière est parfois très fortement dosée et ajoutée sous forme de sel, de sorte qu’elle afflue particulièrement vite dans le système nerveux central et favorise ainsi la dépendance. En chauffant les substances de support et les additifs, on obtient de nouveaux composés chimiques. Entre autres, des nitrosamines, des aldéhydes, du toluène et des métaux lourds peuvent être détectés dans l’aérosol (vapeur) des cigarettes électroniques. Ces substances irritent l’épithélium respiratoire, altèrent la fonction pulmonaire, sont cytotoxiques et cancérigènes, et activent la coagulation.3,21
Depuis la mise sur le marché il y a un peu plus de 10 ans, plusieurs générations de cigarettes électroniques ont été développées. Actuellement, les produits jetables «puff bars» jouissent d’une grande popularité. Bien que déclarés par les fabricants comme une «alternative moins dangereuse pour les fumeurs», ils attirent de très nombreux jeunes et les incitent ainsi à consommer de la nicotine. Le système nerveux central, encore en développement, y est très sensible, de sorte qu’ils développent rapidement une forte dépendance. Les organisations de prévention du tabagisme sont très préoccupées par cette tendance.3,21
Dans les produits de tabac chauffés, le tabac (souvent mélangé à des arômes) est chauffé à environ 300°C par un élément chauffant électronique. La combustion est incomplète à ces températures, et un aérosol se forme et est inhalé. Les composants de l’aérosol sont comparables à ceux de la fumée de cigarette inhalée, mais sont présents à des concentrations différentes, souvent plus faibles, et sont donc probablement moins nocifs. Il n’existe que peu d’études indépendantes portant sur le potentiel de toxicité.3,21
Tant pour les cigarettes électroniques que pour les produits de tabac chauffés, il n’existe pas encore d’études à long terme, et il n’y en aura pas avant longtemps, alors que la mise sur le marché remonte à un peu plus de 10 ans. En raison du nombre limité d’études scientifiques indépendantes, l’OMS estime qu’il n’est pas possible à ce jour de recommander clairement l’utilisation de ces produits pour l’aide au sevrage tabagique.23
Littérature:
1 OFS – Office fédérale de la statistique 2020: Enquête suisse sur la santé 2017. https://www.bfs.admin.ch/bfs/fr/home/statistiques/sante/enquetes/sgb.html ; dernier accès 22.3.2024 2 Murray CJ et al.: Lancet 2019; 393: 1958-72 3 Arbeitsgemeinschaft Tabakprävention Schweiz: www.at-schweiz.ch ; zuletzt aufgerufen am 11.8.2023 4 Mattli R et al.: Die Krankheitslast des Tabakkonsums in der Schweiz: Schätzung für 2015 und Prognose bis 2050. Zürcher Hochschule für Angewandte Wissenschaften (ZHAW 2019). https://zahlen-fakten.suchtschweiz.ch/docs/library/mattli_ort8gw7xd8ig.pdf ; dernier accès 11.8.2023 5 Doll R et al.: BMJ 2004; 328: 1-9 6 Deutsches Krebsforschungszentrum Heidelberg: diverse Faktenblätter 7 Benowitz N: N Engl J Med 2010; 362: 2295-303 8 Addiction Suisse: Dossier fiche d’information: produits nicotiniques. Lausanne 2018. https://shop.addictionsuisse.ch/fr/tabac-nicotine/139-dossier-fiche-d-information-produits-nicotiniques.html ; dernier accès 22.3.2024 9 Fletcher C, Peto R: Br Med J 1977; 1: 1645-8 10 Kotz D et al.: BMC Public Health 2007; 7: 332 11 Thomsen T et al.: Cochrane Database Syst Rev 2014; (3): CD002294 12 Fiore MC et al.: Treating tobacco use and dependence: 2008 update. Clinical practice guideline. Rockville MD: U.S. Department of Health and Human Services. Public Health Service. May 2008; https://www.ncbi.nlm.nih.gov/books/NBK63952/; dernier accès 23.8.2023 13 https://www.newsd.admin.ch/newsd/message/attachments/31274.pdf ; dernier accès 22.3.2024 14 Fagerström KO et al.: J Behav Med 1989; 12: 159-82 15 www.compendium.ch ; dernier accès 11.8.2023 16 Prochaska JO et al.: J Conult Clin Psychol 1983; 51: 390-5 17 Miller WR, Rollnick S: Motivational Interviewing: preparing people to change addictive behavior. 2, New York: Guilford Press, 2002 18 Ligne stop-tabac. https://www.rauchstopplinie.ch/index.php/fr/ ; dernier accès 22.3.2024 19 Fonds de prévention du tabagisme. https://www.tpf.admin.ch/tpf/fr/home.html ; dernier accès 22.3.2024 20 Centrale nationale de coordination des addictions. www.infodrog.ch/fr/ ; dernier accès 22.3.2024 21 https://www.stop-tabac.ch/ ; dernier accès 22.3.2024 22 Barben J, Künzli N: Swiss Med Forum 2019; 19: 531-6 23 OMS. https://www.who.int/fr/home ; dernier accès 11.8.2023
Das könnte Sie auch interessieren:
Tachycardie supraventriculaire
Les tachycardies paroxystiques supraventriculaires régulières apparaissent généralement chez des patients sans cardiopathie structurelle. Dans cet article, nous discutons de l’importance ...
L’élastographie hépatique
En hépatologie, l’élastographie hépatique est l’instrument central de la prise en charge des patient·es atteint·es d’une maladie hépatique chronique. Les nouvelles conclusions permettent ...
Diabète et foie
De nombreuses personnes souffrant d’obésité ou de diabète de type 2 (DT2) développent au cours de leur vie une maladie hépatique stéatosique associée à un dysfonctionnement métabolique ( ...