Spezialisierte Versorgung zur Behandlung des akuten Koronarsyndroms
Autor:innen:
Dr. Eva Steinacher
Priv.-Doz. Dr. Lorenz Koller, PhD
Universitätsklinik für Innere Medizin II
Klinische Abteilung für Kardiologie
Medizinische Universität Wien
E-Mail: eva.steinacher@meduniwien.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Das akute Koronarsyndrom (ACS) bleibt trotz enormer Fortschritte in der Akuttherapie eine führende Ursache kardiovaskulärer Morbidität und Mortalität. Für das Langzeitergebnis ist nicht allein die erfolgreiche Revaskularisation entscheidend, sondern ebenso die anschließende stationäre und ambulante Weiterbehandlung. Eine spezialisierte Versorgung kann dabei sowohl hinsichtlich Therapiequalität und Effizienz als auch in der Prognose den Unterschied machen.
Keypoints
-
Das akute Koronarsyndrom bleibt eine der weltweit führenden Todesursachen.
-
Die optimale stationäre Behandlung des akuten Koronarsyndroms ist neben der Revaskularisation entscheidend für die Prognose.
-
Spezialisierte kardiologische Stationen („Coronary Care Units“; CCUs) bieten insbesondere Hochrisikopatient:innen in der frühen postinterventionellen Phase Überlebensvorteile.
-
Routinierte Abläufe und unmittelbarer Zugang zu weiterführender Diagnostik sind essenziell für Qualität und Effizienz im stationären Management.
-
Die risikoadaptierte stationäre Zuweisung und enge interdisziplinäre Zusammenarbeit optimieren Ressourcen und sichern eine leitliniengerechte Versorgung.
Das ACS zwischen Notaufnahme und stationärem Alltag
Als einer der weltweit häufigsten und folgenschwersten kardiovaskulären Notfälle stellt das ACS das klinische Management weiterhin vor erhebliche Anforderungen. Jährlich erleiden etwa eine Million Patient:innen in Europa ein ACS, häufig als Erstmanifestation einer bislang unbekannten koronaren Herzkrankheit (KHK).1 Die Angaben zur Inzidenz in Österreich variieren, doch allein im Herzkatheterlabor der Universitätsklinik für Innere Medizin II, Klinische Abteilung für Kardiologie, des Allgemeinen Krankenhauses (AKH) Wien werden jährlich rund 1000 Patient:innen mit ACS behandelt.
Das Spektrum des ACS reicht von der instabilen Angina pectoris (iAP) über den Myokardinfarkt ohne ST-Streckenhebung (NSTEMI) bis hin zum ST-Streckenhebungsinfarkt (STEMI).2 Die Etablierung der primären perkutanen Koronarintervention (pPCI) als Goldstandard der Revaskularisation hat die Prognose der Patient:innen deutlich verbessert, dennoch endet die Behandlung nicht mit der Wiedereröffnung des Infarktgefäßes. Ein koordiniertes Vorgehen von der Notaufnahme über das Herzkatheterlabor bis zur stationären und ambulanten Weiterbehandlung ist erforderlich.2,3 Die stationäre Betreuung trägt maßgeblich zum kurz- und langfristigen Behandlungserfolg bei, steht jedoch vor der Herausforderung, eine hochwertige Behandlung für ein wachsendes Patient:innenkollektiv bei begrenzten gesundheitspolitischen Ressourcen sicherzustellen.
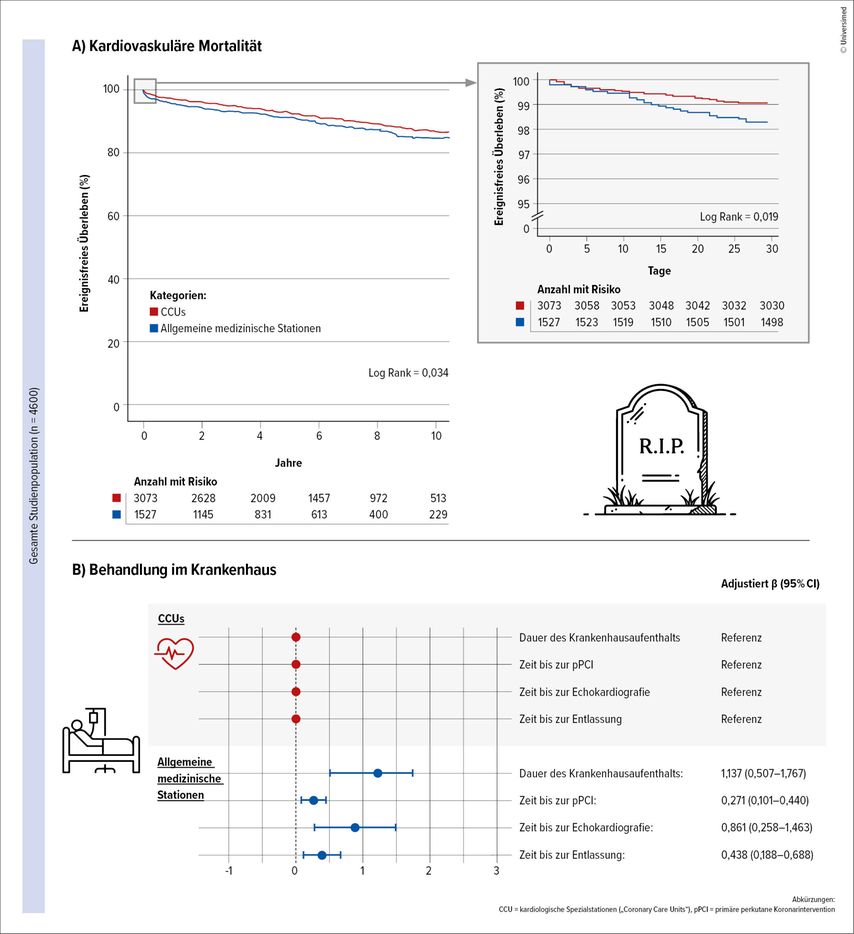
Abb. 1: Studie am AKH Wien zur Versorgung von Patienten nach akutem Koronarsyndrom. A) Kardiovaskuläre Mortalität. B) Versorgung im Krankenhaus (übersetzt aus Steinacher E et al.: Eur Heart J 2025)8
Spezialisierte versus generalisierte stationäre Versorgung
Der stetige Anstieg der Zahl von Patient:innen mit kardiovaskulärer Erkrankung auf Basis einer alternden Bevölkerung und zunehmender Komorbiditäten wie Diabetes, Adipositas oder Niereninsuffizienz führt dazu, dass nicht alle Patient:innen auf spezialisierten Einheiten versorgt werden können.4 So ist es auch bei Patient:innen mit ACS, deren Weiterbetreuung nach pPCI häufig auf anderen internistischen Stationen erfolgt. Die Zuweisung richtet sich dabei nicht immer nach dem individuellen Risikoprofil, sondern oftmals nach organisatorischen und logistischen Faktoren.
Leitlinienempfehlungen und Evidenz
Die aktuellen Leitlinien der European Society of Cardiology (ESC) unterstützen medizinisches Fachpersonal in der optimalen Betreuung von Patient:innen mit ACS, von der Aufnahme bis zur Langzeitbehandlung. Sie empfehlen, Hochrisikopatient:innen – insbesondere mit STEMI, hämodynamischer Instabilität oder eingeschränkter linksventrikulärer Funktion (LVF) – nach pPCI auf kardiologischen Spezialstationen („Coronary Care Units“, CCUs) zu betreuen.5 Hier beginnt die kritische Phase, in der eine engmaschige Überwachung für den klinischen Verlauf entscheidend ist. Innerhalb der ersten 48 bis 72 Stunden nach dem Infarktereignis besteht das höchste Risiko für lebensbedrohliche Komplikationen wie ventrikuläre Tachykardien, Kammerflimmern, mechanische Infarktkomplikationen oder akute Herzinsuffizienz.6,7 Die Leitlinienempfehlungen zum postinterventionellen Management basieren allerdings überwiegend auf Expertenmeinung („level of evidence“: C) statt auf robusten klinischen Daten, sodass die tatsächliche Auswirkung des stationären Settings auf Prognose und Behandlungsqualität nicht vollends geklärt ist.
Versorgung im Allgemeinen Krankenhaus Wien
In einer Analyse8 von insgesamt 4600 Patient:innen mit ACS, die zwischen 2010 und 2021 im Herzkatheterlabor des AKH Wien eine erfolgreiche pPCI erhielten, zeigte sich, dass etwa ein Drittel außerhalb von CCUs betreut wurde. Während sich über einen Beobachtungszeitraum von median fünf Jahren keine Unterschiede in den klinischen Endpunkten zeigten, konnten wir insbesondere bei Patient:innen mit STEMI, die auf CCUs betreut wurden, eine signifikant niedrigere kardiovaskuläre Mortalität innerhalb von 30 Tagen beobachten als bei jenen, die auf anderen internistischen Stationen behandelt wurden (Abb.1A).8 Diese Ergebnisse stützen die Leitlinienempfehlung einer spezialisierten Überwachung von Hochrisikopatient:innen in der Frühphase und deuten darüber hinaus darauf hin, dass sich bei interdisziplinärer Betreuung von multimorbiden Patient:innen mit NSTEMI vergleichbare Ergebnisse erzielen lassen.
Die Unterschiede zwischen spezialisierter und generalisierter stationärer Versorgung sind sowohl strukturell als auch funktionell begründet. CCUs verfügen über kontinuierliches Monitoring, spezialisierte Teams mit Expertise in Komplikationsmanagement und Sekundärprävention sowie einen unmittelbaren Zugang zu Notfallinterventionen. Andere internistische Stationen hingegen betreuen ein breiteres Patient:innenspektrum und bieten bei komplexen Komorbiditäten, etwa nephrologischen oder endokrinologischen Begleiterkrankungen, einen interdisziplinären Mehrwert.9 Entscheidend ist daher eine risikoadaptierte Zuweisung, um die Balance zwischen optimaler medizinischer Betreuung und effizientem Ressourceneinsatz zu wahren.
Effizienz und Qualität im stationären Management
Steigende Patient:innenzahlen bei begrenzten Ressourcen stellen die stationäre Versorgung vor die Aufgabe, eine optimale leitliniengerechte Behandlung bei möglichst kurzer Aufenthaltsdauer zu gewährleisten. Im postinterventionellen ACS-Management spielt die transthorakale Echokardiografie (TTE) eine zentrale Rolle. Sie gilt als Goldstandard in der Beurteilung der LVF und der frühzeitigen Erkennung mechanischer Komplikationen.10
Spezialisierte Strukturen: Zeitverzögerungen vermeiden, Ergebnis verbessern
Die ESC-Leitlinien empfehlen eine TTE bei allen ACS-Patient:innen möglichst früh nach pPCI, da die Ergebnisse unmittelbaren Einfluss auf Risikostratifizierung, Therapieentscheidungen und Sekundärprävention haben.5 In unserer Analyse am AKH Wien zeigten sich hier signifikante Unterschiede im stationären Setting (Abb. 1B), insbesondere bei Patient:innen mit NSTEMI: Während Patient:innen auf CCUs nach median 1–2 Tagen eine TTE erhielten, erfolgte diese auf anderen internistischen Stationen erst nach 3–4 Tagen. Eine wesentliche Rolle hierbei spielen klar definierte und routinierte Abläufe im Management von ACS-Patient:innen sowie der unmittelbare Zugang zu weiterführender kardiologischer Diagnostik auf CCUs.
Aktuelle Studien zeigen zudem, dass eine frühzeitige Krankenhausentlassung bei sorgfältiger Risikostratifizierung weder negative Endpunkte noch Rehospitalisationsraten erhöht, aber Patient:innenzufriedenheit, Rehabilitation und Kosteneffizienz verbessert.11
Die Leitlinien empfehlen somit bei stabilen Patient:innen nach erfolgreicher pPCI eine Entlassung bereits nach 48 bis 72 Stunden zu erwägen.5 Auch hier zeigte sich in unserer Kohorte, dass Patient:innen auf anderen internistischen Stationen im Median rund einen Tag länger hospitalisiert waren als jene auf CCUs (Abb. 1B).8 Die Beobachtungen zeigen, dass spezialisierte Strukturen entscheidend dazu beitragen, Zeitverzögerungen zu vermeiden und die Ergebnisqualität zu verbessern.
Was bedeutet das für die klinische Praxis?
Das stationäre Management ist ein integraler Bestandteil des Behandlungserfolgs von Patient:innen mit ACS. Nicht jede:r Patient:in mit ACS kann und muss zwingend auf eine kardiologische Station verlegt werden, doch die richtige Zuordnung entscheidet über Effizienz und Prognose. Während CCUs die beste Umgebung für Hochrisikopatient:innen bieten, können Patient:innen mit komplexen Komorbiditäten von einer interdisziplinären Betreuung profitieren. Ein klar strukturiertes Schnittstellenmanagement zwischen Kardiologie und anderen internistischen Abteilungen ist dabei essenziell, um eine leitliniengerechte Versorgung auch außerhalb spezialisierter Einheiten sicherzustellen. Die Zukunft des ACS-Managements liegt in der engen interdisziplinären Zusammenarbeit und individuellen Risikostratifizierung, die medizinische Notwendigkeit und verfügbare Ressourcen in Einklang bringt, sodass Patient:innen bestmöglich von den Fortschritten der modernen Kardiologie profitieren können.
Literatur:
1 Timmis A et al.: European Society of Cardiology: cardiovascular disease statistics 2021. Eur Heart J 2022; 43(8): 716-99 2 Bhatt DL et al.: Diagnosis and treatment of acute coronary syndromes: a review. JAMA 2022; 327(7): 662-75 3 Wang C et al.: The effect of follow-up reexamination on the long-term prognosis of patients with acute coronary syndrome undergoing coronary angiography. BMC Med 2025; 23(1): 494 4 Pedretti RFE et al.: Cardiovascular risk factors management in older adults: a clinical consensus statement from the European Association of Preventive Cardiology of the ESC and the ESC Council for Cardiology Practice. Eur J Prev Cardiol 2025; doi: 10.1093/eurjpc/zwaf175. Online ahead of print 5 Byrne RA et al.: 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J 2023; 44(38): 3720-826 6 Damluji AA et al.: Mechanical complications of acute myocardial infarction: a scientific statement from the american heart association. Circulation 2021; 144(2): e16-e35 7 Winkler C et al.: Arrhythmias in patients with acute coronary syndrome in the first 24 hours of hospitalization. Heart Lung 2013; 42(6): 422-7 8 Steinacher E et al.: Management of acute coronary syndrome in cardiac care units versus general medical wards. Eur Heart J 2025; 46 (Suppl 1): Abstr. 9 Bonnefoy-Cudraz E et al.: Editor‘s Choice - acute cardiovascular care association position paper on intensive cardiovascular care units: An update on their definition, structure, organisation and function. Eur Heart J Acute Cardiovasc Care 2018; 7(1): 80-95 10 Prastaro M et al. Expert Review on the prognostic role of echocardiography after acute myocardial infarction. J Am Soc Echocardiogr 2017; 30(5): 431-43 e2 11 Melberg T et al.: Safety and health status following early discharge in patients with acute myocardial infarction treated with primary PCI: a randomized trial. Eur J Prev Cardiol 2015; 22(11): 1427-34
Das könnte Sie auch interessieren:
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC gibt umfassende Empfehlung für den Sport
Seit wenigen Tagen ist die erste Leitlinie der ESC zu den Themen Sportkardiologie und Training für Patienten mit kardiovaskulären Erkrankungen verfügbar. Sie empfiehlt Training für ...
ESC-Guideline zur Behandlung von Herzvitien bei Erwachsenen
Kinder, die mit kongenitalen Herzvitien geboren werden, erreichen mittlerweile zu mehr 90% das Erwachsenenalter. Mit dem Update ihrer Leitlinie zum Management kongenitaler Vitien bei ...