Mysteriöser Verlust elastischer Fasern
Autor:
Dr. med. Leo Richter
Ordination in Wien und Baden, Österreich
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Die Patientin wird im Juli 2023 erstmals mit kreisförmigen Veränderungen am Abdomen sowie gelegentlichem Juckreiz vorstellig. Eine Verdachtsdiagnose wird zunächst in der histologischen Untersuchung bestätigt, eine zweite Analyse der Stanze bringt dann jedoch den entscheidenden Hinweis für die richtige Diagnose.
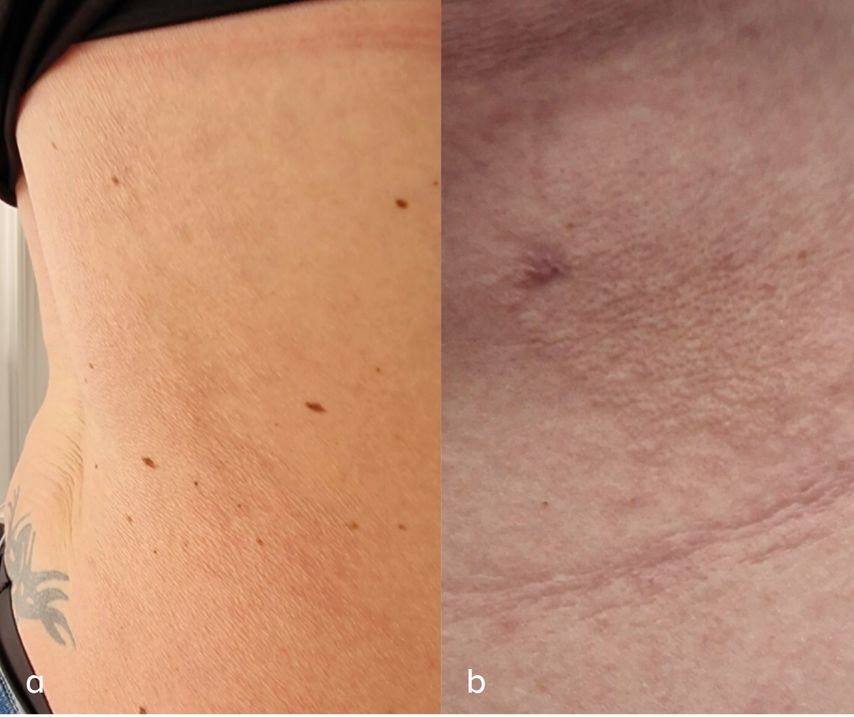
Eine 38-jährige Frau in gutem Allgemein- und Ernährungszustand und ohne bekannte Begleiterkrankungen wird im Juli 2023 erstmals in der Ambulanz vorstellig. Sie berichtet über einen bereits 2020 aufgefallenen «Ausschlag» mit kreisförmigen Veränderungen an Abdomen und Rücken sowie gelegentlich Juckreiz, wobei unklar ist, ob der Juckreiz mit den Hauveränderungen in Zusammenhang steht. Eine bereits durchgeführte Stanzbiopsie hatte laut Patientin zu keinem weiterführenden Ergebnis geführt. Die Patientin sagt, dass sie die Störungen durch Zusammenziehen des Bauches quasi provozieren könne und dass die Hautveränderungen «kommen und gehen». Klinisch ist ein eher scharf begrenztes Areal zu erkennen, ein wenig erhaben, mit stärkerer Faltenbildung der Haut (Abb.1a,b); diese Falten werden bei Zusammendrücken der Haut besser sichtbar, was zunächst zur (falschen) Verdachtsdiagnose einer leichten Druckurtikaria führt. Als Differenzialdiagnose wäre ebenso eine neutrophile Dermatose denkbar.
Keine systemischen Symptome, dennoch psychisch belastend
Die erneut angeordnete Stanzbiopsie kommt tatsächlich mit dem Befund der oberflächlichen perivaskulär akzentuierten Dermatitis am Abdomen zurück, was von diesem Begutachter als «passend» zur Urtikaria eingestuft wird (ein gewisser Bias aufgrund der entsprechend geäusserten Verdachtsdiagnose ist hier wahrscheinlich nicht von der Hand zu weisen). Weitere mögliche Differenzialdiagnosen zu diesem Zeitpunkt sind Granuloma anulare vom interstitiellen Typ, neutrophile urtikarielle Dermatose, Morphea oder die mid-dermale Elastolyse.
Nochmalige Analyse des Biopsats
Die Gewebeprobe wird auf Bitte ein weiteres Mal von einem zweiten Experten analysiert. Auffällig ist in diesem Bericht, dass die kollagenen Fasern der retikulären Dermis «in der Tiefe etwas verplumpt, verbreitert und homogenisiert wirken». Die strukturellen Veränderungen der Dermis weisen nun doch am ehesten auf eine Morphea hin.
Dieser Hinweis führt zur endgültigen Diagnose der mid-dermalen Elastolyse (MDE): Denn das Geschlecht, das Alter und die Klinik inklusive Verteilung an Rumpf und Abdomen mit scharf begrenzten Arealen sowie das (eigentliche) Fehlen von Symptomen dieser Patientin sind passend und stimmen zudem gut mit einem Fall aus der Literatur überein.1 Untypisch ist lediglich der Juckreiz, wobei aufgrund der Unsicherheit der Patientin bezüglich eines Zusammenhangs mit den Hautveränderungen von einer psychologischen Komponente auszugehen ist. Zur Absicherung der Diagnose könnte noch eine weitere histologische Untersuchung durchgeführt werden.
Das Krankheitsbild der MDE
Diese Hautkrankheit betrifft vor allem Frauen der jungen bis mittleren Altersgruppe, als typisch gelten die feine Faltelung der Haut durch den namengebenden Verlust elastischer Fasern in der mittleren retikulären Dermis. Klinisch betrifft die MDE vor allem den Rumpf, die Schultern, den Rücken und die oberen Extremitäten und verschont in der Regel die Handflächen, die Fusssohlen und das Gesicht.
MDE wurde in Verbindung mit vielen entzündlichen Hauterkrankungen berichtet, einschliesslich Urtikaria und Granuloma anulare, was Theorien unterstützt, die auf eine Zerstörung elastischer Fasern durch vorangegangene Entzündungen hindeuten, die klinisch offensichtlich oder subklinisch sein können.1 Systemische Merkmale sind nicht bekannt, die Krankheit gilt jedoch aufgrund der kosmetischen Beeinträchtigung als psychologisch belastend, was nicht übersehen werden sollte. Wirksame Behandlungen für die MDE sind jedenfalls nicht bekannt und wurden auch in diesem Fall nicht eingesetzt. Auch in den Studien wird – wahrscheinlich aufgrund des gutartigen Verlaufs der Hautkrankheit – nicht über therapeutische Modalitäten berichtet. Topisches Tretinoin scheint am weitesten verbreitet zu sein und soll Falten reduzieren, verändert aber nicht den natürlichen Verlauf der Krankheit.
UV-Strahlung, Autoimmunität und hormonelle Auslöser
Laut Literatur ist die Pathogenese nach wie vor unklar; möglicherweise liegt eine Korrelation mit Sonnenexposition sowie Autoimmunität vor, vermutet wird zudem ein Zusammenhang mit der Induktion von Matrix-Metalloproteinasen (MMP). Auch bezüglich möglicher pathogenetischer Faktoren wie ultravioletter Strahlung oder hormoneller Auslöser ist die Datenlage unklar; eine hormonelle und/oder UV-induzierte Veränderung der MMP könnte jedoch die absolute Mehrheit weiblicher Betroffener erklären, bei denen häufig auch eine signifikante Vorgeschichte von Sonnen- oder Solarium-Bestrahlung bekannt ist.
Quelle:
Interaktives Online-Format: Abendvisite für die Schweiz, 27.August 2024
Literatur:
1 Hardin J et al.: Mid-dermal elastolysis: a female-centric disease; case report andupdated rewview of literature. Int J Womens Dermatol 2015; 1: 126-30
Das könnte Sie auch interessieren:
Tägliche Tablette gegen Psoriasis
Die US-Arzneimittelbehörde FDA hat mit Icotrokinra ein orales Medikament gegen Schuppenflechte zugelassen, welches die Rezeptoren für Interleukin-23 (IL-23) hemmt. Eine EU-Zulassung ...
Aminosäuren – Booster für die Wundheilung?
Für den Wundheilungsprozess ist je nach Heilungsprozess die richtige Kombination aus Kohlenhydraten, Fetten und Proteinen sowie aus Mineralien, Spurenelementen und Vitaminen essenziell. ...
Ein haariger Fall mit irreversiblen Folgen
Bestimmte Formen von Alopezie scheinen in jüngster Zeit explosionsartig zuzunehmen, wobei die genauen Ursachen bislang noch nicht vollständig geklärt sind. Handelt es sich dabei um eine ...