Testosteronersatztherapie und die Geschichte des kardiovaskulären Risikos
Autoren
Dr. Yannic Kunz, FEBU
o. Univ.-Prof. Dr. Germar-M. Pinggera, PLL.M, FECSM
Universitätsklinik für Urologie und Andrologie
Medizinische Universität Innsbruck
E-Mail: yannic.kunz@tirol-kliniken.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Hypogonadismus ist eine häufige Erkrankung des älteren Mannes. Er geht mit verminderter Libido, Anämie, reduzierter Knochendichte und kardiometabolischen Störungen einher. Die Testosteronersatztherapie (TRT) bietet eine wirksame Behandlungsoption, wirft aber seit Jahren Fragen zur kardiovaskulären Sicherheit auf. Methodisch hochwertige Studien, insbesondere die TRAVERSE-Studie, liefern belastbare Evidenz zur Wirksamkeit und Sicherheit der TRT bei indizierten Patienten.
Keypoints
-
Die TRAVERSE-Studie belegt die kardiovaskuläre Sicherheit der Testosteronersatztherapie (TRT) bei Männern mit diagnostiziertem Hypogonadismus.
-
Eine TRT ist nur bei klinisch symptomatischem, laborbestätigtem Hypogonadismus indiziert; bei kardiovaskulären Vorerkrankungen sollten transdermale Präparate bevorzugt werden.
-
Regelmäßige Kontrollen von Testosteron, Hämatokrit, PSA, Lipidprofil und HbA1c sind wichtig; Vorsicht bei Vorhofflimmern, Herzinsuffizienz und Polyzythämie; Therapiebeginn nach akutem Koronarsyndrom frühestens nach 6 Monaten.
-
Eine leitliniengerechte TRT ist sicher, verbessert Libido, Stimmung, Anämie, Knochendichte, Glukosestoffwechsel und steigert die Lebensqualität hypogonadaler Männer.
Die Testosteronersatztherapie (TRT) ist eine häufig gewählte Option bei Männern mit Hypogonadismus. Testosteron hat Einfluss auf viele kardiometabolische Parameter. Ein direkter Einfluss auf Lipidprofil, Glukosestoffwechsel und Körperkomposition ist belegt.1 Adipositas, Diabetes und Dyslipidämie sind mit Hypogonadismus assoziiert – Risikofaktoren, die das kardiovaskuläre (KV) Risiko negativ beeinflussen können. Zusätzlich besteht ein Einfluss auf die Hämatopoese, welche sich in einer Steigerung des Hämatokrits zeigt. Hohe Hämatokritwerte können Ursache thrombogener Ereignisse sein.2,3
Kardiometaboliche Aspekte und historische Daten
Während die EAU- und die AUA-Leitlinien4,5 die Therapie insbesondere beim symptomatischen Hypogonadismus empfehlen, müssen Nebenwirkungen und Kontraindikationen bedacht werden (Tab.1). Der Late-Onset-Hypogonadism (LOH), der Hypogonadismus des älteren Mannes, stellt eine der häufigsten Therapieindikationen dar.6 Diese Patienten haben häufig Komorbiditäten, welche bei der Therapieentscheidung bedacht werden sollten. Besonders das KV Risikoprofil ist hervorzuheben, da im letzten Jahrzehnt vermehrt Studien vor einer Erhöhung der Zahl an Herz-Kreislauf-Ereignissen warnten. Den Anfang machte die 2010 im renommierten New England Journal of Medicine (NEJM) publizierte Studie von Basaria et al.,7 welche ein etwa 6-fach erhöhtes Risiko für KV Ereignisse unter TRT zeigte. Die Nebenwirkungsrate war nicht die primäre Idee der Studie, diese Beobachtung führte zum Abbruch der Studie aufgrund von Sicherheitsbedenken. Diese Ergebnisse veranlassten Vigen et al.8 2013 zu einer Kohortenstudie an amerikanischen Veteranen, publiziert im Journal of the American Medical Association (JAMA). In der retrospektiven Analyse sollte gezielt auf die Fragestellung der vermehrten KV Ereignisse eingegangen werden. In der Studie zeigte sich ein signifikant höheres Risiko für Herz-Kreislauf-Ereignisse in der Kohorte hypogonadaler Männer unter TRT. Besonders besorgniserregend war, dass das Risiko unabhängig von einer bevorstehenden koronaren Herzkrankheit (KHK) erhöht war. Die Hazard-Ratio (HR) lag bei 1,29. Die Publikation musste sich einiger Kritik stellen. Das retrospektive Design, die hochselektierte Teilnehmergruppe (wie Z.n. Angiografie, hohe Komorbiditätslast) und die fehlende Standardisierung der TRT wurden zu Recht kritisiert. Eine weitere große, retrospektive Kohortenanalyse von Finkle et al.9 untersuchte 2014 rund 55000 Männer, welchen eine TRT verschrieben wurde. Die Fragestellung galt einer möglicherweise erhöhten Rate an Myokardinfarkten nach Therapiestart. Besondere bei älteren Männern traten nach Beginn der TRT signifikant mehr Myokardinfarkte auf. Auch hier wurde viel methodische Kritik geübt. Es fehlt die Randomisierung und ein prospektives Design, um eine sichere Risikoerhöhung durch TRT darzustellen.
Tab. 1: Follow-up-Empfehlungen der 3 wichtigsten internationalen Leitlinien. Abweichungen fett markiert
FDA-Beschluss 2015
Zahlreiche Studien, viele davon prospektiv, zeigten ein deutlich erhöhtes Risiko für KV bedingte Mortalität bei therapienaiven Männern mit niedrigen Testosteronwerten. Beispielhaft zeigten Haring et al.10 2010 eine Hazard-Ratio von 2,56 für Mortalität durch KV Ereignisse bei hypogonadalen Männern, Corona et al.11 ein Jahr später sogar eine HR von 7,1.
Dennoch führten diese Studien 2015 zu einem Umdenken der amerikanischen Arzneimittelbehörde (FDA). Eine zusätzliche Warnung vor dem KV Risiko der TRT musste jetzt in den Beipackzettel aufgenommen werden und Patienten mussen künftig über das Risiko aufgeklärt werden. Begründet wurde diese Entscheidung mit den inkonklusiven Daten der vorliegenden Studien und dem gänzlichen Fehlen von Langzeitstudien das KV Risiko betreffend. Die weitreichende Warnung der FDA hatte neuere Untersuchungen zur Folge. 2017 führte die Forschungsgruppe um Abraham Morgentaler et al.12 ein umfassendes systematisches Review durch, um eine Gegenstimme zu den methodisch schwächeren oben genannten Publikationen zu bilden. Entgegen den rezenten Entwicklungen konnten nur vier Arbeiten identifiziert werden, die ein erhöhtes KV Risiko im Zusammenhang mit TRT zeigten. Demgegenüber fanden sich viele Studien, die durchaus positive Effekte auf die KV Gesundheit zeigen konnten. Die Gruppe schloss etwas vage, dass wahrscheinlich kein erhöhtes KV Risiko besteht.
Widersprüchliche Daten aus neueren randomisierten Studien
Im Jahr 2016 wurden die Ergebnisse der „T-Trials“, welche von Snyder et al.13 im NEJM publiziert wurden, mit Spannung erwartet. Die Kombination mehrerer sauber konstruierter, randomisiert-kontrollierter Studien (RCT) schloss 790 ältere Männer mit Hypogonadismus ein. Aufgrund der kurzen Laufzeit konnte jedoch keine klare Aussage zum KV Risiko abgegeben werden. Zumindest wurden die in der 2014er-Studie beobachteten frühen Myokardinfarkte nicht mehr nachgewiesen. Statistisch signifikant waren positive Effekte auf sexuelle Funktion, Anämie und die Knochendichte.
Ein weiterer RCT, 2021 im Lancet von Wittert et al.14 publiziert, untersuchte die Wirkung von Testosteron auf die Glukosetoleranz bei adipösen und hypogonadalen Männern mit Diabetes mellitus Typ 2. Während die Testosterontherapie das Risiko für die Entwicklung und das Fortschreiten von Typ 2 Diabetes signifikant reduzierte, zeigten sich zumindest keine signifikant häufiger auftretenden KV Ereignisse in der TRT-Gruppe. Diese jüngeren Beobachtungen befeuerten die Debatte um die FDA-Warnung und ihre Rechtmäßigkeit. Es fehlte jedoch weiterhin stichhaltige, methodisch saubere Evidenz.
Die TRAVERSE-Studie: Methodik und Ergebnisse
Mit der Publikation der TRAVERSE-Studie 2023 im NEJM mit dem Titel „Cardiovascular Safety of Testosterone-Replacement Therapy“ sollte sich die Datenlage zugunsten der Sicherheit der TRT jedoch deutlich ändern. Publiziert von Michael Lincoff et al.15 lag nun endlich eine methodisch solide Studie vor. Die bisher größte prospektive randomisierte, placebo-kontrollierte Nichtunterlegenheitsstudie zeigte keine Zunahme schwerer KV Ereignisse („major adverse cardiovascular events“; MACE) im Vergleich zu Placebo. Die Hazard-Ratio für das primäre KV Studienziel lag bei knapp 1, das Ziel der Nichtunterlegenheit wurde somit erreicht. Es wurden 5246 Männer im Alter von 45–80 Jahren rekrutiert. Alle eingeschlossenen Patienten litten an einem klinisch relevanten Hypogonadismus mit laborchemisch bestätigten niedrigen Testosteronwerten (<300ng/dl). Zusätzlich war eine vorbestehende KV Erkrankung oder zumindest ein erhöhtes Risiko für eine KV Erkrankung notwendig für den Einschluss. Anschließend erfolgte die Randomisierung zu transdermalem Testosteron-Gel oder Placebo, welches je nach Testosteronwert dosisadaptiert wurde. Die Datenerhebung erfolgte über einen mittleren Beobachtungszeitraum von 2–3 Jahren (33,0 ± 2,1).
Primärer Endpunkt war die Zeit vom Therapiestart bis zum ersten MACE (tödliches KV Event, nicht tödlicher Myokardinfarkt oder nicht tödlicher Schlaganfall). Erweitert wurde um die sekundären Endpunkte Inzidenz der KV Ereignisse oder damit im Zusammenhang stehender Interventionen sowie die Prostatasicherheit mit Inzidenz des Hochrisiko-Prostatakarzinoms (Gleason-Score 4+3 oder höher).
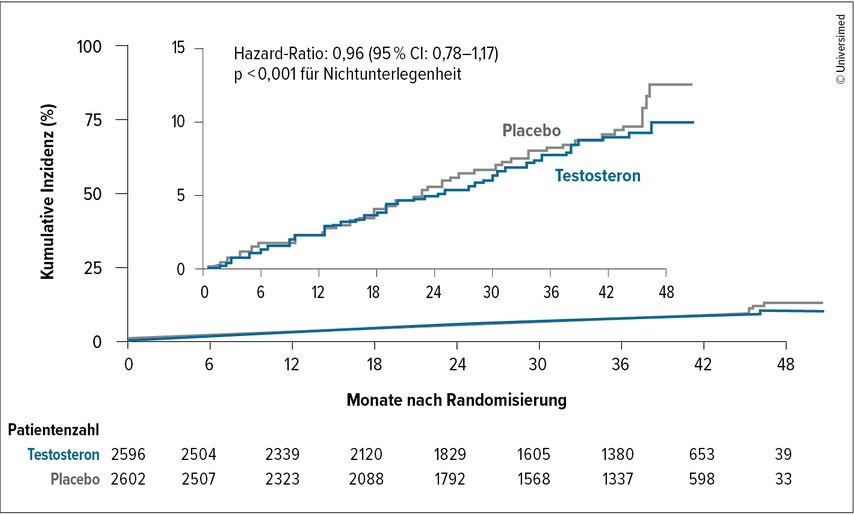
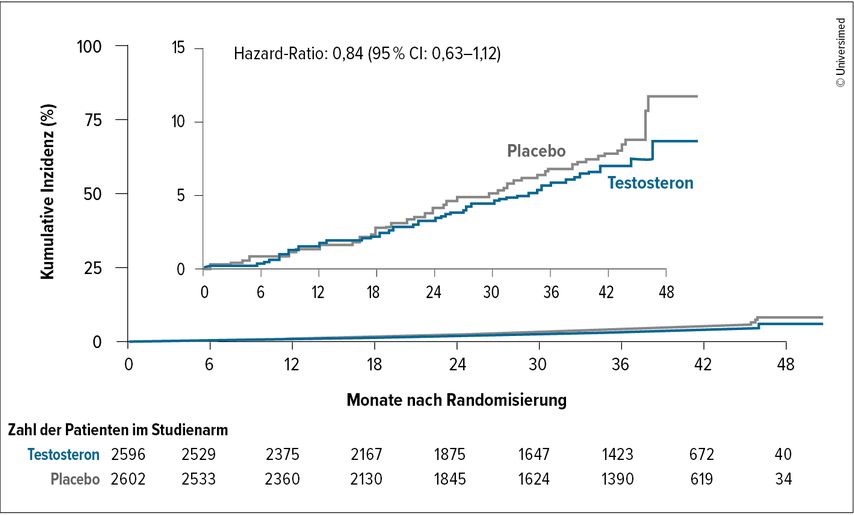
Mit einer Hazard-Ratio von 0,96 zeigte sich eine signifikante Nichtunterlegenheit des primären Endpunkts. Es gab somit keinerlei Unterschiede der KV Ereignisse zwischen den beiden Vergleichsgruppen. TRT erhöht das Risiko für MACE bei korrekt diagnostiziertem Hypogonadismus somit erfreulicherweise nicht (Abb. 1). Die Mortalität aufgrund von KV Ereignissen war nicht signifikant unterschiedlich (Abb. 2). Der sekundäre Endpunkt im Hinblick auf die Inzidenz der KV Ereignisse zeigte keinen signifikanten Nachteil der TRT (HR: 1,02), die Gesamtmortalität war in beiden Gruppen nahezu identisch (3% vs. 3,1%).
Abb. 1: Primärer kardiovaskulärer zusammengesetzter Sicherheitsendpunkt: Sicherheitspopulation (modifiziert nach Lincoff M et al. 2023)15
Abb. 2: Tod aufgrund kardiovaskulärer Ursachen: Sicherheitspopulation (modifiziert nach Lincoff M et al. 2023)15
Zur Sicherheit der Prostata lieferte die Studie erfreuliche Ergebnisse. Sie zeigte keine signifikant erhöhte Inzidenz an Hochrisiko-Prostatakarzinomen. Auch andere Prostatakarzinome sowie benigne Prostatahyperplasie und damit assoziierte Morbidität (z.B. Harnverhalt) traten nicht statistisch auffällig häufiger im Vergleich zur Placebogruppe auf. Die zuvor beschriebenen Ergebnisse der „T-Trials“ wurden durch die TRAVERSE-Studie teilweise bestätigt. In der Subgruppe der Männer mit schlechter erektiler Funktion und geringer Libido zeigte sich eine signifikante Besserung der Libido und der sexuellen Aktivität. Eine Besserung der erektilen Dysfunktion trat jedoch nicht ein, mutmaßlich aufgrund der kardivaskulär stark vorbelasteten Patientenklientel. Weitere Symptome des Hypogonadismus, wie depressive Verstimmung und Müdigkeit, besserten sich vermehrt in der TRT-Gruppe. Neben den für Patienten positiven Aspekten der TRAVERSE-Studie konnten die Studienautoren auch Risikofaktoren herausarbeiten. Unter TRT traten Lungenembolien, akute Nierenverletzungen und v.a. Vorhofflimmern häufiger auf. Zurückgeführt werden diese Beobachtungen auf die Steigerung der Erythropoese und die damit verbundene höhere Viskosität des Blutes.
Handlungsempfehlungen basierend auf den beschriebenen Daten
Auch bei kardiovaskulär mitunter stark vorbelasteten Patienten ist eine TRT sicher und effektiv. Der positive Effekt auf Libido und Sexualität, aber auch auf weitere Symptome des Hypogonadismus wurde wiederum bestätigt. Die immer noch verbreitete Sorge vor einer erhöhten Prostatakarzinominzidenz konnte erneut widerlegt werden.
Da die Studie ausschließlich mit transdermalen Präparaten durchgeführt wurde, sollten Männer mit KV Risikoprofil primär einer transdermalen TRT zugeführt werden. Somit können supraphysiologische Spitzen vermieden werden. Die vorliegenden Daten gelten nur für physiologische Testosteronwerte. Regelmäßige Kontrollen laborchemischer Parameter, wie von den Leitlinien empfohlen (Testosteron, Hämatokrit, PSA, Lipide, HbA1c, Leberfunktionsparameter) sollten durchgeführt werden. Besondere Vorsicht gilt bei Patienten mit Vorhofflimmern oder ausgeprägter Herzinsuffizienz. Blutdruckmonitoring ist zur Prävention thrombembolischer Ereignisse essenziell, da der höhere Hämatokrit zu vermehrten Blutdruck- und Rhythmuseffekten führen kann. Auch nach akutem Koronarsyndrom oder Herz-Angiografie kann eine TRT nach 6 Monate sicher begonnen werden. Bei adipösen hypogonadalen Männern mit Diabetes mellitus Typ 2 kann die TRT eine Verbesserung der Glukosetoleranz bewirken.
Fazit
Die TRAVERSE-Studie liefert erstmals robuste Evidenz für die KV Sicherheit der TRT bei Männern mit eindeutig diagnostiziertem Hypogonadismus. Frühere Hinweise auf ein erhöhtes Risiko konnten nicht bestätigt werden. Vielmehr zeigen aktuelle Daten positive Effekte der TRT auf Libido, Stimmung, Anämie, Knochendichte und Glukosestoffwechsel. Eine Therapie sollte ausschließlich bei klinisch symptomatischem, laborchemisch gesichertem Hypogonadismus erfolgen. Bei Patienten mit KV Vorerkrankungen sind transdermale Präparate zu bevorzugen, da sie stabile Serumspiegel gewährleisten und das Risiko supraphysiologischer Spitzen vermeiden helfen. Während der Behandlung sind regelmäßige Kontrollen von Testosteron, Hämatokrit, PSA, Lipidprofil und HbA1c obligat. Vorsicht ist geboten bei bestehendem Vorhofflimmern, Herzinsuffizienz oder Polyzythämie. Nach akutem Koronarsyndrom sollte die TRT frühestens 6 Monate nach dem Ereignis begonnen werden. Die aktuelle Evidenz belegt, dass eine leitliniengerechte TRT sicher, wirksam und geeignet ist, die Lebensqualität hypogonadaler Männer nachhaltig zu verbessern.
Literatur:
1 Stanworth R, Jones T: Testosterone in obesity, metabolic syndrome and type 2 diabetes. Front Horm Res 2009; 37: 74-90 2 Coviello AD: Effects of graded doses of testosterone on erythropoiesis in healthy young and older men. J Clin Endocrinol Metab 2008; 93(3): 914-9 3 Marchioli R et al.: Cardiovascular events and intensity of treatment in polycythemia vera. N Engl J Med 2013; 368(1): 22-3 4 Salonia A et al.: European Association of Urology Guidelines on Sexual and Reproductive Health-2021 Update: Male Sexual Dysfunction. Eur Urol 2021; 80(3): 333-57 5 Mulhall JP: Evaluation and Management of Testosterone Deficiency: AUA Guideline J Urol 2018; 200(2): 423-32 6 Tajar A et al.: Characteristics of androgen deficiency in late-onset hypogonadism: results from the European Male Aging Study (EMAS). J Clin Endocrinol Metab 2012; 97(5): 1508-16 7 Basaria S et al.: Adverse events associated with testosterone administration. N Engl J Med 2010; 363(2): 109-22 8 Vigen R et al.: Association of testosterone therapy with mortality, myocardial infarction, and stroke in men with low testosterone levels. JAMA 2013; 310(17): 1829-36 9 Finkle WD et al.: Increased risk of non-fatal myocardial infarction following testosterone therapy prescription in men. PLoS One 2014; 9(1): e85805 10 Haring R et al.: Low serum testosterone levels are associated with increased risk of mortality in a population-based cohort of men aged 20-79. 2010; 31(12): 1494-501 11 Corona G et al.: Hypogonadism as a risk factor for cardiovascular mortality in men: a meta-analytic study. 2011; 165(5): 687-701 12 Morgentaler A et al.: Testosterone therapy and cardiovascular risk: advances and controversies. Mayo Clin Proc 2015; 90(2): 224-51 13 Snyder PJ et al.: The Testosterone Trials: Seven coordinated trials of testosterone treatment in elderly men. Clin Trials 2014; 11(3): 362-75 14 Wittert G et al.: Testosterone treatment to prevent or revert type 2 diabetes in men enrolled in a lifestyle programme (T4DM): a randomised, double-blind, placebo-controlled, 2-year, phase 3b trial. Lancet Diabetes Endocrinol Jan 2021; 9(1): 32-45 15 Lincoff AM et al.: Cardiovascular Safety of Testosterone-Replacement Therapy. N Engl J Med 2023; 389(2): 107-17
Das könnte Sie auch interessieren:
Psychische und körperliche Auswirkungen verschobener elektiver Operationen
Pflege- und Personalmangel führten in Österreichs Urologie zu deutlichen Einschränkungen in der elektiven operativen Versorgung. Eine Studie der Medizinischen Universität Graz zeigt, ...
Perioperative Therapie mit Enfortumab Vedotin + Pembrolizumab bei Cisplatin-ungeeigneten Patienten mit MIBC
Die Phase-III-Studie KEYNOTE-905/EV-303 schließt eine entscheidende und seit Langem offene Versorgungslücke bei muskelinvasivem Blasenkarzinom: Für Cisplatin-ungeeignete Patient:innen ...
„Ein hochintellektueller Mensch mit nahezu universellem Interesse“
Univ.-Prof. Dr. Lipsky ist am 9. September 2025 nach einem – wie in der Parte vermerkt – erfüllten Leben von uns gegangen und wir haben einen großen Urologen in unserer Mitte verloren!